
小児外科の治療
専門領域のご案内
グループ紹介はこちら
当科における取り組みはこちら
小児外科 対応疾患
| 顔面・頸部 | 耳前瘻孔 副耳 舌小帯短縮症 正中頸嚢胞 など |
|---|---|
| 心・肺・気管・胸壁 | 気管・気管支軟化症 先天性気管狭窄症 漏斗胸 |
| 食道 | 先天性食道閉鎖症 消化管異物 |
| 横隔膜 | 先天性横隔膜ヘルニア |
| 胃・十二指腸 | 胃食道逆流症・食道裂孔ヘルニア・胃軸捻転 肥厚性幽門狭窄症 |
| 小腸・大腸 | 壊死性腸炎 先天性腸閉鎖症・腸狭窄症 胎便性腹膜炎 腸回転異常症 メッケル憩室 消化管重複症 腸重積症 急性虫垂炎 ヒルシュスプルング病 腸閉塞 潰瘍性大腸炎 クローン病 消化管ポリープ、 ポリポーシス |
| 直腸・肛門 | 鎖肛(直腸肛門奇形) 肛門周囲膿瘍・痔瘻 裂肛・痔核 便秘 |
| 肝・胆・膵 | 胆道閉鎖症 先天性胆道拡張症 胆石症 |
| 腹壁・臍・鼠径部・精巣 | 腹壁破裂 臍帯ヘルニア 臍ヘルニア 臍腸管遺残・尿膜管遺残 鼠径ヘルニア・陰嚢水腫・Nuck水腫 停留精巣 |
| 腎・泌尿器 | 水腎症・水尿管 膀胱尿管逆流症 尿道下裂 包茎 |
| 腫瘍 | 小児固形悪性腫瘍(神経芽腫 腎芽腫 肝芽腫 横紋筋肉腫) 血管腫・血管奇形・リンパ管奇形(リンパ管腫) 胚細胞性腫瘍 |
| 脳脊髄神経系 | 二分脊椎 |
耳前瘻孔
疾患について
耳の前に小さなくぼみや穴(瘻孔口)を認める生まれつきの疾患です。
症状について
穴があるだけで症状のないときは治療をする必要はありませんが、赤く腫れたり、穴から膿が出たりするなど炎症(感染症)を繰り返すときは治療が必要です。
治療について
感染が起こってしまったら、まず出来るだけそれらの症状を落ちつかせるように内科的(抗生剤など)、外科的(切開排膿など)の治療を行い、感染症がおさまってから瘻孔を全て切除する手術を行います。
処置は局所麻酔でも行えますが、手術(耳瘻孔切除術)は全身麻酔で行います。
副耳
疾患について
耳の前や頬にイボ状の突起物がある生まれつきの疾患です。それほどめずらしい疾患ではなく、赤ちゃんの耳が作られる過程で生じます。皮膚のみの場合もありますが、イボの中に硬いしこりがふれるときは軟骨(なんこつ)が入り込んでいることがあります。
症状について
副耳による症状はなく、美容的な理由でご両親や本人が治療を希望されることがほとんどです。
治療について
治療は外科的に切除することが基本で、糸で結ぶ方法(結紮術)と切除術とがあります。結紮法はイボの根元を糸で縛り、完全に血液の流れが絶たれることでイボが壊死し、1~2週間で自然にとれます(またはとれやすくなります)。この方法は軟骨を含まないイボに対して行われますが、軟骨を含む場合はイボの根元に軟骨が残ってしまうため、すこし隆起してしまいます。そのため根元に軟骨組織がある場合は、軟骨組織が軟骨を含めて副耳を切り取る方法(切除術)が必要です。
結紮術は麻酔の必要性はなく、外来で処置を行いますが、切除術では全身麻酔下で行います。
舌小帯短縮症
疾患について
舌小帯とは舌の裏側の正中部にある縦の襞で、舌小帯は成長に伴い細くなります。本来ならば舌の発育と舌小帯の退縮により舌の動きが制限されなくなりますが、舌小帯短縮症の場合、舌の動きが制限されてしまうことで哺乳障害(摂食障害)、構音障害をおこしてしまう疾患です。
症状について
先述の通り、乳児期には哺乳障害がおこり、幼児期ではサ行、タ行、ラ行、破裂音(パ行)など構音障害の原因となります。見た目の症状としては、下の歯よりも前に舌を出すことができないため、舌がハート型にくびれます。
治療について
治療については、手術による舌小帯の切開が行われますが、その適応については慎重に判断する必要があります。舌小帯短縮症が原因の哺乳障害は少なく、構音障害に対しても発達や発育などを総合的に判断して適応を決める必要があります。
治療方法は、軽症では無麻酔や局所麻酔後にハサミ等で小帯を切る施設もありますが、我々は全身麻酔下に舌小帯を切開し、形成を行う舌小帯延長術を行なっております。
正中頸嚢胞(甲状舌管嚢胞)
疾患について
頚部の正中部に丸い塊が出現する疾患です。胎児期に甲状腺ができる過程に関係しているといわれています。甲状腺は舌の根元の方に出現し、のどの真中を通って気管のレベルまで降りてきて甲状腺となります。その過程で甲状舌管という細い管が一時的に作られますが、甲状腺が完成すると退縮します。しかし、本疾患はこれが消えずに残ってしまうことで生じた疾患です。
症状について
頸部の正中部、喉仏の上あたりに、丸い小さな固まりができます。嚢胞だけならば痛みや違和感を感じることはありませんが、感染する場合があります。また、うまれつき小さな穴(瘻孔口)をもっている場合もあり、そういった場合は、その穴から分泌物が出続けることがあります。
治療について
治療方法は内科的治療、外科的治療が行われます。
内科的治療は主に感染症を起こした際に行いますが、抗生剤などにより感染症を抑えます。また、嚢胞の縮小を目的に硬化療法(ピシバニー流注入療法など)が行われる場合がありますが、切開創を作らないため審美的には優れますが、再発率が外科的切除よりも高いため、賛否が分かれております。
外科的治療は手術により甲状舌管を含む嚢胞を舌の根元まで追って全てを切除します。また手術する過程で腫瘤とともに舌骨の一部を切除します。
手術後をしても再発する症例も報告されており、また成人に至ってから癌が発生したという報告もありますので注意が必要です。
漏斗胸
疾患について
前胸部の骨(胸骨)が陥凹することにより胸郭の変形がおこる疾患です。肋軟骨の過形成により胸骨が陥凹すると考えられています。
症状について
ほとんどの例で症状はなく、整容性を気にされて受診されるケースが多いです。一方、陥凹が強い重症例では心臓や肺がおされて心電図異常や弁膜症を引き起こすことがあります。また、身長がのびる時期に陥凹が強くなりますので、特にその時期は症状の変化に注意が必要です。
検査について
診断は外見で診断はできますが、手術適応を決める検査としてレントゲンやCTで陥凹の程度を数値化する方法があります。
治療について
画像などにより手術適応があったとしても、無症状で心臓や呼吸などに負担がない場合は手術を行う必要は原則ありません。一方、無症状の場合でも手術を希望されるケースがあり、その殆どは審美的な問題を気にされていることが理由です。
治療方法は、軽症例ではバキュームベルを使用した陥凹部の陰圧吸引療法を行います(自費購入)。陰圧吸引療法は自宅で専用の器具を用い、2~3年継続し使用して改善を図ります。一方、重症例や精神的・審美的問題を抱えている場合は、Nuss法という方法で陥凹部を持ち上げる方法を行います。胸腔鏡を併用し、金属のバーを胸骨の裏側に入れて胸骨を前に押し出す方法で、挿入した金属のバーは2?3年間体内に留置します。審美的な問題に基づいた精神的ストレス、本人の成長(骨化)などを考慮して手術時期が決められ、Nuss法の手術時期は8?15歳ごろが目安ですが、成人になってから手術を受けられる方もいらっしゃいます。それよりも前に心臓や呼吸に関する症状が見られる場合は胸骨翻転法などが行われる場合があります。
Nuss法の合併症は、術中合併症として血胸、気胸、心損傷など、術後合併症として無気肺、創部感染、胸水、血胸、膿胸などがあり、心損傷など致命的な合併症となりうるものもあります。術後合併症としては挿入したバーが偏位(位置がずれて再陥凹すること)、バー抜去後に再陥凹することなどがあります。
先天性食道閉鎖症
疾患について
先天性食道閉鎖は食道が途中で途切れてしまっている疾患です。約5000出生に 一人とされています。原因は不明ですが、胎児期に気管と食道とが分離する際に何らかの異常が起こったことが原因と考えられています。
食道閉鎖症は5つの型に分類されますが、最も多いのはC型(85%程度)で、上部食道が途切れており、下部食道が気管とつながってしまっているタイプです。
症状について
妊娠中に羊水過多を認めることが多く、それにより出生前に診断気づかれることが多いです。また、出生後は口から唾液が溢れ出てきたり、呼吸障害や肺炎を起こすことで発見されることがあります。
検査について
鼻や口からカテーテルを挿入し、食道内でカテーテルが反転する写真が撮れれば確定診断となります。また、そのほかの疾患を合併していることも多いため、超音波検査や必要ならば染色体検査などを行います。
治療について
気管と食道がつながってしまっているため呼吸障害を起こすため、また食事(ミルク)を摂取することができないため根治術(気管食道瘻切離・食道食道吻合術)が必要です。
しかし、上下の食道の間に距離がある場合は、胃瘻を作ることや何度かに分けて手術をすることがあります。
術後の合併症として、縫合不全、吻合部狭窄、胃食道逆流、気管食道瘻再発、気管軟化症などがあります。また、そのほかの疾患、とくに心疾患や染色体異常などを有しているケースもあり、そのために依然として死亡率が高い疾患でもあります。
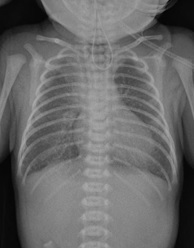
上部食道内で挿入したカテーテルがcoil upしている。
消化管・気管異物
疾患について
乳幼児は好奇心が旺盛ですので、何でも手に取り、口に入れてしまう性質があります。口の中に入れても吐き出してくれればよいですが、そのまま飲み込んでしまい、消化管や気管に引っかかることがあります。
症状について
気管異物の場合、呼吸障害をきたすため、激しい咳嗽、喘鳴(ヒューヒューやゼイゼイなどの呼吸音)、呼吸苦などが起こります。そういった場合は急を要しますので直ちに救急車を呼んでください、一方、消化管異物の場合は急を要さないことが多いですが、食事が飲み込めない、異物が詰まることで腸閉塞(嘔吐・腹部膨満・腹痛など)を起こすことがあります。
検査について
何を飲み込んだのかによって検査が異なりますが、一般的には胸腹部レントゲン写真を撮影します。もし飲み込んだものと同じようなものがあれば持参していただき、レントゲン撮影時に一緒に撮影すると判断しやすくなります。そのほかにはCT検査を行う場合があります。
治療について
食道や胃内に、鋭利なもの、長さが5cm以上のもの、電池、2個以上の磁石が入っていれば摘出することが求められます。磁力が強いものであれば磁石を用いて摘出することがありますが、特に鋭利なものでは内視鏡を用いて摘出することが必要になります。
胃より先に流れていってしまったものについては経過観察となり、自然排出を待つことになります。しかし、鋭利なものや磁石(2個以上の磁石で、腸管の壁を挟み込むようにくっついてしまった場合)では腸管に穴が開いてしまう可能性がありますので、そういった場合は特に注意して観察する必要があり、時に緊急手術が必要な場合があります。
とにかく、1?3歳のお子様がいらっしゃる御家庭や、異物を飲み込んでしまう危険性があるお子様をもつご家庭では、お子様の身の回りに危険なものを置かないよう注意してください。
また、タバコや灰皿など、ニコチン中毒になる危険性がありますので、お子様の手に届かない場所で管理していただくことをお願いします。万が一誤飲してしまった場合は、ただちに救急外来を受診していただくか、日本中毒情報センターの中毒110番、にご相談するようにしてください。
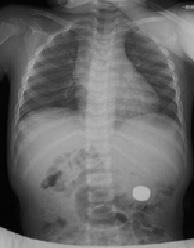
胃内に異物がとどまっている。
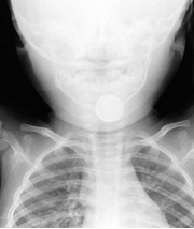
食道内に異物がとどまっている。
先天性横隔膜ヘルニア
疾患について
横隔膜という筋肉の膜で胸部と腹部とは分けられていますが、横隔膜ヘルニアはその横隔膜に穴が開いてしまった疾患です。横隔膜の背側外側に穴があいている胸腹裂孔ヘルニア(Bochdalek孔ヘルニア)や、胸骨の後に穴があいているヘルニア(Morgani孔ヘルニアやLary孔ヘルニア)があります。多くは胸腹裂孔ヘルニアで、左側に多く、約5000出生に1人とされています。
症状について
出生前診察されることがあり、胎児期に行われた超音波検査で赤ちゃんのお腹の臓器が胸に入り込んでいることや、羊水量が多いことで発見されます。出生後に発見されるケースでは胃や小腸、大腸、脾臓、肝臓などの臓器が胸に入り込むことで患側の肺を圧迫するだけではなく、健常な肺も圧迫することがあるため、呼吸・循環障害や消化管の通過障害が生じます。穴が小さいものは出生後に初めて症状がでることもあり、そういったケースでは症状が軽い場合があります。
検査について
胸部レントゲン写真で消化管ガスが患側胸部に流入していることで診断します。また心臓に異常を合併している場合がありますので、超音波検査などで全身状態を評価します。また出生前検査が行えた場合、胎児期にMRI検査を行う場合があります。
治療について
出生時の重症度により治療方針は異なりますが、出生後には必ず呼吸・循環管理が必要であり、呼吸循環障害が安定したところで外科的手術(穴を塞ぐ手術)が必要となります。術前の呼吸・循環障害の管理を目的として、人工呼吸管理、一酸化窒素(NO)を用いた管理を行います。また重症なケースでは、自身の肺では呼吸・循環が維持できない場合があり、そういった場合は体外式膜型人工肺(ECMO)という装置を使用して血液中の酸素濃度を維持し、肺の発育を待つという治療が行われます。また近年、胎児治療も見直されてきており、肺の発育が非常に悪い例に対して、胎児期に特殊な治療を行うことも試みられています。
また、呼吸・循環障害が安定した際には外科的治療が行われますが、万が一穴が大きい場合には、ゴアテックスシートなどの人工膜(布)を用いる場合があります。
手術の合併症は再発がありますが、患側のみならず健側も圧迫しているため肺の成熟が悪いため、依然として小児外科領域において死亡率が高い疾患の一つとなっています。
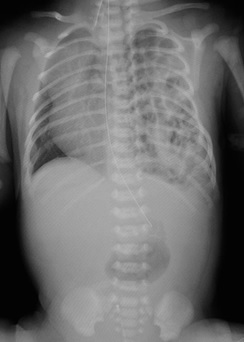
左胸腔内に腸管の脱出を認め、それにより右(健常)側を圧排している。
胃食道逆流症
疾患について
胃食道逆流は胃酸ともに胃の中に入ったミルクや食べ物が食道に逆流な現象を指し、胃食道逆流症は、それにより様々な症状(呼吸障害や消化器症状)を起こすことを言います。新生児、乳児には珍しくはなく、年齢と共に改善してくることが多い疾患です。
症状について
嘔吐、胸焼け、ひどい場合は吐血などの消化器症状を起こします。また咳、喘鳴、肺炎、無呼吸発作などの呼吸器症状を認めることもあります。症状は食事(ミルク)を摂取したあとにひどくなることが多いとされています。
検査について
胃食道逆流症の検査には上部消化管造影、食道pHモニタリング、食道内圧検査などがあり、これらの検査法を組み合わせて診断をします。
治療について
胃食道逆流症の治療は内科的治療と外科的治療があります。
内科的治療
内科的治療には、生活指導、摂食状況の指導、薬物療法などがあります。
・生活指導としては、ミルクを飲んだ後にはゲップをしっかりと行うこと、ミルク後はしばらく横にせず、だっこや、おんぶの姿勢を保持することなどを指導します。
・摂食状況の指導としては少量頻回の摂食を心がけてもらいます。それでも症状の改善が得にくい場合は、ミルクにトロミをつける、または粘性の高いミルクに変更することも効果的です。
・薬物療法
胃酸分泌抑制剤(H2ブロッカーやプロトンポンプインヒビター)や胃蠕動促進薬(六君子湯やガスモチンなど)を内服することで症状の改善を図ります。
外科的治療
内科的治療により改善得られない場合は外科的治療を行う必要があります。胃の入り口が弱いことで逆流を起こしてしまうため、多くの術式で胃の入り口を強くするように胃を食道に巻きつける手術が行われます。
手術の合併症としては食道穿孔による縦隔炎、胃を食道にきつく巻いてしまったことによる通過障害(嚥下障害・げっぷができないなど)、迷走神経を損傷してしまったことによる消化管蠕動運動障害などがあります。
肥厚性幽門狭窄症
疾患について
肥厚性幽門狭窄症は、胃の出口である幽門の筋肉が厚くなって狭くなってしまうことで、ミルクが流れにくくなってしまう疾患です。本症の病因はいまだ不明ですが、1000出生に1人とされ、第一子、男児に多いとされます。
症状について
胃から十二指腸にミルクが流れにくいため反復して嘔吐します。時に噴水のように大量に吐くこと(噴水状嘔吐)が特徴的な症状です。赤ちゃんは嘔吐してしまえばすっきりするため、空腹感のためにさらにミルクを欲しがりますが、飲んでも胃から十二指腸に流れないため嘔吐してしまうため、やがて脱水になりぐったりします。
検査について
超音波検査で幽門筋の肥厚が確認できれば診断に至ります。そのほかの通過障害を鑑別するために上部消化管造影検査を行うケースもあります。
治療について
急性期の治療
脱水や電解質が異常値を示していることがあるため、補液を行い、電解質の補正を行います。
急性期から回復した後の治療
大きく分けて内科的治療と外科的治療にわかれます。
・内科的治療
近年、硫酸アロピンを用いた内科的治療が行われ、比較的良好な結果が得られています。外科的治療に比べると治療効果が得られるまでに数日かかりますが、腹部に創をつけなくてすむというメリットがあります。
・外科的治療
内科的治療不応なケースと、ご家族の希望があった場合は外科的治療を選択することがあります。手術は厚くなった幽門の筋肉を切開し拡げる方法(Ramstedt手術)が一般的に行われています。
壊死性腸炎
疾患について
腸への血液の流れが細菌感染などにより障害されることで腸が壊死してしまう疾患です。早産、極低出生児に発生し、その原因については不明です。
症状・検査について
症状と診断は、病気の進行状況に3つの時期に分けられます。
Ⅰ期(疑い):腹部膨満、胃内のミルクの遺残が多くなる、元気がないなどの症状がみられる時期です。腹部レントゲン写真ではほぼ正常な所見がえられます。
Ⅱ期(確定):Ⅰ期の症状に加え、肉眼的な血便がみられ、腹部膨満が強くなる時期です。腹部レントゲン写真では腸管内ガスが著しく増加し、門脈内ガス像(門脈の中に空気が入っている像)や腸管壁内ガス像がみられることがあります。
Ⅲ期(重篤化):Ⅱ期よりもさらに症状が進行しショック状態となる時期で、腸穿孔がおこることがあります。腹部レントゲン写真では腸に穴が開くことで腹腔内に空気が漏れ出ていることが確認されます。
治療について
治療も時期によって異なります。
Ⅰ期・Ⅱ期:腸管の安静を図ります。
Ⅲ期:外科的な手術が必要になります。腸管の切除および人工肛門造設術などが行われます。
近年、新生児医療の進歩により生存できるようになってきておりますが、依然として死亡率の高い疾患の一つです。また、壊死する腸管の長さも長くなってしまうため、短腸症候群(腸管が短いことで栄養障害・発達障害をきたす疾患)を患ってしまう症例も存在するなど、のちのちまで後遺症が残ることがありますので注意が必要です。
先天性腸閉鎖症・腸狭窄症
疾患について
胎児期に何らかしらの原因で腸(十二指腸、空腸、回腸・結腸)の一部が途切れていたり、狭くなってしまった疾患を腸閉鎖症・狭窄症といいます。閉鎖症は、十二指腸、回腸、空腸 の順に多く、狭窄症は十二指腸に多くみられます。十二指腸閉鎖・狭窄症のケースでは21トリソミーやそのほかの消化管奇形や心血管奇形などを合併することがあります。近年、出生前診断で見つかることが多くなっています。
症状について
腸管が閉塞または狭窄しているため、腸液やミルクが滞るため、狭窄部または閉鎖部の手前にたまり嘔吐をきたします。小腸閉鎖では腹部膨満と胆汁性の嘔吐(緑色の腸液の嘔吐)がみられます。
検査について
腹部レントゲン写真で腸管内ガスの分布異常があれば診断可能です。またその他の合併症を診断するために超音波検査が行われ、特に十二指腸閉鎖では、必要に応じて染色体検査が行われます。また小腸閉鎖が疑われた場合は注腸造影を行います。Micro colon(結腸が細い像)がえられれば確定診断に至ります。
治療について
診断がつけば、まず初めに鼻から胃までチューブを挿入し、溜まってしまった腸内容を吸引します。またミルクの摂取ができないため点滴を行い脱水や電解質異常の補正を行います。全身状態が良くなったところで手術(腸管吻合)を行います。
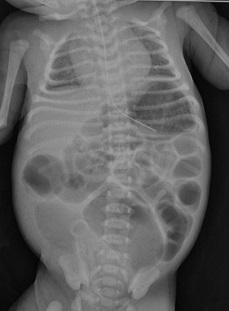
右下の回盲部付近を中心に腸管の拡張像がみられます。
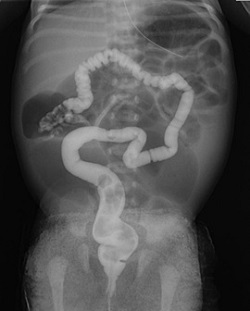
結腸は細くmicro colonを示します。
胎便性腹膜炎
疾患について
胎便性腹膜炎は、胎児期(生まれる前の時期)に消化管が何らかの原因(消化管閉鎖・狭窄、腸重積、腸捻転など)により穴が開いてしまい、胎便が赤ちゃんのお腹の中に漏れてしまったことで起こる腹膜炎です。
症状について
腹部膨満により呼吸が苦しくなったり、嘔吐を繰り返すことがあります。また腹部全体が炎症により赤くなっており、男児では陰嚢、女児では会陰部に腫脹をみることがあります。また、近年では出生前診断されることが多くなっています。
検査について
出生前の超音波検査で腹腔内に嚢腫の存在を確認することでわかることもあります。また出生後の腹部レントゲン写真では、漏れた胎便が化学反応のため石灰化している像が確認できることがあります。
治療について
すでに腸の穿孔部位が閉鎖されている場合もあり、その場合は手術が必要ないのですが、多くのケースは手術が必要になります。漏れ出てしまった胎便の除去、痛んでしまった腸管の切除、人工肛門造設術などを行います。
出生時から全身状態が悪い場合がありますので、十分な経過観察と治療が必要です。
腸回転異常症
疾患について
胎児期に一旦腸管はお腹の中から脱出し、その後お腹の中に戻ってくるのですが、その過程で「回転(盲腸の位置が右下になるように回転する)」と「固定(上行結腸および下行結腸が背側で固定される)」が起こるのですが、それが何らかの原因により障害されてしまった疾患です。また、中腸軸捻転といって、小腸を栄養する血管を軸に腸管が捻れることで腸閉塞だけではなく、腸管の血流障害をきたしてしまう危険性のある疾患です。
症状について
中腸軸捻転や十二指腸が圧迫されることで腸閉塞様の症状が出現します。また中腸軸捻転では血流障害により吐血、血便などの症状がみられることがあります。おおよそ症状は生後1か月以内に出現しますが、時に学童期になってから診断されるケースもあります。
検査について
腸回転異常症が疑われる場合は、腹部超音波検査や消化管造影(注腸検査・上部消化管造影)を行い診断します。超音波検査が最も有用とされ、腸の根元が捻じれているため、腸管に向かう血管の走行に異常を示します。また注腸検査では盲腸の位置異常を、上部消化管造影では十二指腸の形成の有無や、腸管の途絶・捻れなどを診断します。
治療について
診断に至ったら、中腸軸捻転により広範囲に腸管が壊死してしまう危険がありますので可及的速やかに手術が必要です。手術については中腸軸捻転の解除、次に十二指腸を圧迫しているLadd 靭帯があれば切離します。また、再発予防のため十二指腸から小腸を右側に、結腸を左側になるよう扇型に配置(Non rotation type)しますので、虫垂の位置が右下ではなくなるため、予防的に虫垂切除術を行います。
一方、すでに広範囲の小腸に壊死を認めてしまっていた場合、捻転解除のみにとどめ、約1日開けて再度お腹をあけて腸管の色が改善しているかを確認することがあります(second look operation)。これは腸管の大量切除を防ぐことを目的とし、少しでも腸管の色が良くなった部分は残すための工夫です。
術後合併症は腸管を切除する必要があったか否かで変わりますが、必要が無かった場合は成長や発達に大きな悪影響はでにくいと考えられています。一方、広範囲に腸管を切除する必要があった場合は栄養障害をきたし、それにより発達障害をきたす危険性があります。
また、再発・再捻転をきたすケースもありますので、継続して経過観察する必要があります。
メッケル憩室
疾患について
憩室とは臓器の壁の一部が外に突出した袋状の構造を指し、メッケル憩室は胎児期に卵黄管という管が臍帯と小腸との間に発生しますが、出生前に消退するはずが残ってしまうと生じる疾患です。多くはその先端に胃の粘膜を有しています。
症状について
多くの症例は無症状に経過し、亡くなられた方の解剖例で偶然に発見されることがあります。一方、主な症状は下血や腹痛です、先述の通り、メッケル憩室の先端に異所性の胃粘膜を有していることがあり、胃液が周囲の腸管に潰瘍を作ることで症状が出現します。
検査について
胃酸を分泌する細胞を有する場合は核医学検査で診断できます。
治療について
憩室のみ切除する場合や憩室を含む腸管を切除する場合などあり、施設によって方法は異なりますが、一般的に手術で憩室を切除する必要があります。
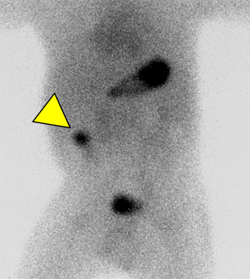
右下腹部にHot spotがみられます
(上腹部にみられるHot spotは胃、下腹部にみられるHot spotは膀胱です)
消化管重複症
疾患について
正常な腸以外に異常な腸(重複腸管)が余分に存在する生まれつきの疾患です。原因については不明ですが、神経管(のちの脊髄になる管)と消化管とが分かれる過程で何らかしらの原因で障害がおこったものと考えられています。食道と肛門以外の腸管に発生し、袋状になっているものや管状になっているもの、正常の腸管と交通しているものやしていないものなど様々です。
症状について
消化管重複症に特有な症状はなく、腹痛、腸閉塞などの症状がおこります。無症状の場合もあり、その他の疾患で腹部CT検査などをおこなったことで発見されることもあります。
検査について
超音波検査、CT・MRI検査などが行われます。
治療について
治療は原則として手術が必要です。重複腸管は正常の腸管と共通の壁を有していることが多く、重複腸管のみを取り除くことは不可能です。したがって重複腸管がある正常腸管も含めて切り取る手術や、管重複腸管の中の粘膜だけを取り除いたり、重複腸管と正常腸管とを交通させる手術を行います。
腸重積症
疾患について
腸重積症は、口側の腸管が肛門側の腸管に嵌まり込むことによって、腸が閉塞状態となってしまった疾患です。原因は特発的(原因がないもの)が多いとされておりますが、先駆症状として感冒症状(とくに胃腸炎)があることが多く、腸管内のリンパ組織が腫れてしまい、同部位が先進部となって嵌っていってしまうと考えられています。2歳未満の乳幼児に多い疾患ですが、時に年長児や成人でもみられるケースがあります。こういったケースでは先の原因ではなく、ポリープや憩室が原因となっている場合があります。
症状について
もともと元気なお子さんが急に腹痛を訴え、堰を切ったかのように啼泣するようになります。しばらくすると治まり、また啼泣するといった間欠的腹痛・啼泣が特徴的な症状です。この他に腸閉塞がおこりますので嘔吐がみられ、また血が混ざったねっとりした便(イチゴゼリー状の排便) も特徴的な症状です。お腹を丁寧に触るとソーセージのようなかたまりを触ることができますが、啼泣しているとわからないこともあります。
検査・治療について
検査は超音波検査が有用です。腸管内に腸管が嵌まり込んでいる所見がみられれば診断に至ります。好発年齢(生後3ヶ月から2歳ごろまで)を外れているケースでは、原因検索としてCT検査を行う場合があります。
治療については内科的治療と外科的治療に分かれますが、多くの場合は内科的治療が行われます。
内科的治療
診断と治療をかねて高圧浣腸が行われます。肛門から造影剤を注入し、その注入した圧力で口側にむけて陥入した腸管を戻す処置です。内科的治療は外科的治療と比べて再発する頻度は高いとされており、またその再発は整復後間もなくに発生することが多いとされます。そういった場合は再度高圧浣腸を行います。
外科的治療
用手的に陥入している腸管を整復します(Hutchinson手技)。多くの場合はこの手技で整復できますが、血流障害が長く続いていた症例などでは壊死に陥っている場合もあり、時に穿孔をおこしていることがあります。そういった場合は腸管切除または人工肛門造設術をおこなう必要があります。
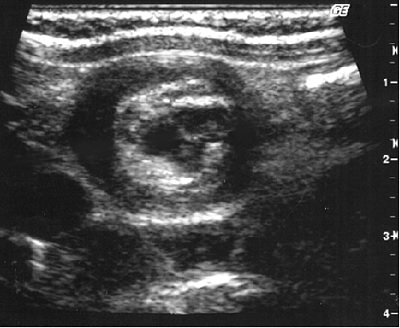
Traget signといって、口側の腸管が肛門側腸管内にはまりこむと的(まと)のようにみえます。この所見があると腸閉塞が疑わしくなります。
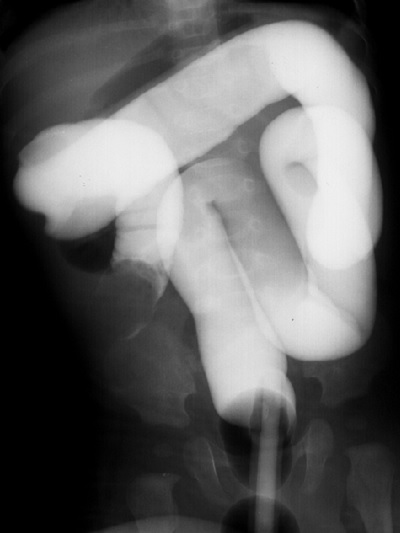
肛門から圧をかけながら注腸造影をおこなうと、カニ爪のような陰影欠損がみられます。この所見をもって腸重積と診断し、圧をかけ続けることで嵌っている腸管を戻していきます。
急性虫垂炎
疾患について
急性虫垂炎は「盲腸(もうちょう)」という呼名でもよく知られているとおもいます。結腸の起始部に盲腸があり、そこから虫垂といって細長い管腔構造物がでているのですが、そこに何らかの炎症が加わることで症状がでる疾患です。一般的に小学校高学年から中学生にかけて発症する頻度が多いのですが、4~5歳の年少児にも発生することがあり、いずれの年齢でも発症する可能性があります。
症状について
症状としては、腹痛・嘔吐・発熱が最も多い症状ですが、典型的な例では、「気持ちが悪い(嘔気)」からはじまり、腹痛が出現し、だんだん右下腹部に限局してくるといった過程を示します。さらに症状が進むと腹部全体に腹痛が広がり、発熱などの症状もみられるようになります。
年長児の場合は痛みをある程度正確に訴えることができますが、年少児の場合、それが困難で正確な判断がつきにくく、胃腸炎と診断されて管理されているうちに診断が遅れて重篤化してしまうことがあります。
検査について
診断には超音波検査が有用で、判断がつきにくい場合は腹部CT検査を行います。また採血(血液生化学検査)で炎症反応をチェックし、診断と炎症の程度を判断します。
治療について
軽症の場合は、手術を行わずに抗生剤投与と食事制限(絶飲食)などの保存的治療を行います。まずは一旦炎症を落ち着かせ、手術のご希望があれば、しばらく経って(約3ヶ月)から切除術を計画する方法をとっております。一方、虫垂が破れている症例などでは緊急手術が必要です。虫垂切除術と必要ならばドレーン(管)を腹腔内に留置します。
ヒルシュスプルング病
疾患について
ヒルシュスプルング病は腸の蠕動運動を制御する神経節細胞が生まれつき無いため、腸の動きが悪く、腸閉塞や重い便秘症をおこす病気です。消化管の神経節細胞は妊娠初期に食道の口側の端に発生し肛門に向かって順々に分布していきますが、何らかの障害によりこの過程に途中で止まってしまうことが原因とされています。この疾患の約80%は神経節細胞が直腸とS状結腸とのあいだに無くなってしまっているケースですが、一部に大腸の全部、あるいは大腸だけでなく小腸から胃まで神経細胞は存在しないケースもみられます。神経が無い範囲は生まれつき決まっているため、生後に範囲が変化しません。
症状について
神経が無い部位の蠕動運動が妨げられてしまうため、その部位を先端に腸閉塞症状が発生します。腹部膨満や嘔吐などの症状がみられます。また新生児や乳児の時期に診断されることが多く、胎便(生まれて最初の時期にでる岩海苔のような便)が24時間たっても排泄されないこと、ジギタール(肛門に指を入れる行為)を行うと爆射状に排便が得られることなども特徴的な症状です。また、重度の腸炎や穿孔を合併して危険な状態になることもあります。神経節細胞の無い部位が非常に短いケースでは、症状が軽いために便秘として治療され、幼児期以降に診断がつくこともあります。
検査について
ヒルシュスプルング病の診断に以下の3つの検査を組み合わせて診断します。(1)注腸造影検査、 (2)直腸肛門内圧測定検査、(3)直腸粘膜生検検査です。(2)と(3)については入院で検査を行なっておこなっております。
治療について
治療は手術が必要です。神経節細胞の無い部位を切り取り、神経節細胞のある口側の正常の腸を引き降ろして肛門とつなげる必要があります。手術により多くは正常と遜色ない排便機能が期待できますが、手術後に少し便秘や失禁、腸炎が残ることもあります。長期にわたって外来での経過観察も必要です。
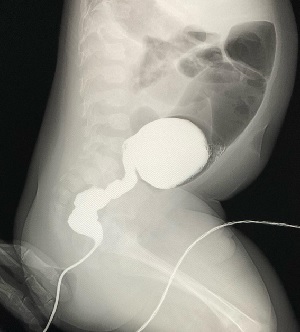
直腸とS状結腸との間に口径差(Caliber change)を認めます。
鎖肛(直腸肛門奇形)
疾患について
直腸肛門奇形は肛門が生まれつきうまく作られなかった疾患です。本来肛門がある場所に、まったく開いていないケース、小さな穴(瘻孔)がみられるケース、肛門の位置がずれているケースなど様々なタイプがあります。
症状について
肛門が全く開いていないケースでは、肛門部を診ただけでわかり、多くは生まれたときに診断されます。また体温を計るとき直腸に体温計が入らないことで診断されることがあります。男児の場合、泌尿器系(膀胱・尿道)と直腸が繋がってしまっているケースが多く、そういった場合は尿に胎便が混ざることもあります。女児では膣と交通していることがあり、膣口の背側に穴を確認することができます。
また、肛門がないため排便・排ガス(おなら)ができず腹部膨満や嘔吐を認める場合や、女児では膣や子宮内に尿が溜まって症状にきづかれる場合もあります。また、幼児期に便秘を主訴に来院されて発見されるケースもあります。
検査について
病型によって治療方針が大きく異なりますので、速やかに病型分類をおこないます。そのためにまずは視診で肛門の位置や形状を確認します。次に出生後24時間程度経過したのちに、倒立位をとらせて側面の腹部レントゲン写真を撮影します。中間位・高位と診断された場合は人工肛門造設術を行います。低位と診断された場合は、注腸造影を行い中間位ではないことを確かめます。
中間位・高位であった場合、後日、瘻孔の位置を確認するために膀胱造影、人工肛門からの下部消化管造影、女児では膣造影をおこないます。
本疾患では脊椎や泌尿器科的疾患を併発していることがありますので、必要に応じて超音波検査、MRI検査などを追加することがあります。
治療について
病型分類により治療方針が異なります。
低位:多くの場合、新生児期に根治手術(肛門形成術)を行います。女児場合、膣に接して瘻孔が開口しているケースでは瘻孔を拡張して成長を待ち、乳児期以降に根治手術(肛門形成術)を行います。
中間位と高位:このケースでは多期的手術が一般的です。まずは新生児期に人工肛門造設術を行います。赤ちゃんが成長し体重が増加してから根治手術を(肛門形成術)を行い、創部が落ち着いてから人工肛門を閉鎖します。
術後の合併症は短期的なものと中・長期的なものとがあります。短期的な合併症を全ての病型に共通して感染症と狭窄に注意が必要です。一方、中・長期的な合併症は低位では便秘に注意が必要となりますが、中間位・高位の場合は排便機能が低位に比べて落ちるため、便失禁をみとめることが多く、何かしらの排便コントロールが必要になります。排便機能の改善には長い時間が必要になりますので、医療者のみならず、本人を含めたご家族、学校などの周囲の環境を含めたサポートが必要です。
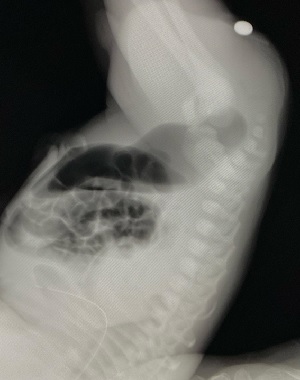
直腸に到達したガスがどの位置に存在しているのかを確認します。
肛門周囲膿瘍・痔瘻
疾患について
肛門の周囲が赤く腫れて膿瘍形成してしまう疾患を肛門周囲膿瘍といい、生後1ヶ月前後から1歳くらいの排便回数が多い時期に比較的良く見られる疾患です。また、肛門と皮膚とが交通してしまうことを痔瘻といいます。
症状について
肛門周囲膿瘍は下痢や軟便が続いた後に肛門の周囲に赤く腫れて膿瘍を形成します。多くのケースで時計方向の3時と9時方向に起こります。炎症が起こっておりますので排便時に痛みを伴うことがあります。痔瘻を形成してしまえば痛みは軽減されますが、皮膚の穴から膿や滲出液が排出されます。
治療について
肛門周囲膿瘍は皮膚を一部切開し穴を開け、溜まっている膿を外に出す処置を行います。時に自壊(膿瘍形成部が破れて排膿される)場合もあります。切開排膿後は肛門部をなるべく清潔に保つようにし、感染がひどくならないように努める必要があります。炎症が著しい時は抗生剤を使用することがありますが、内服することで便の回数が増加する場合がありますので注意が必要です。また、昨今、漢方薬(十全大補湯・排膿散及湯など)を使用することで早期創傷治癒や再発の予防が図られています。
肛門周囲膿瘍は排便回数が減少する1-2歳になりますと自然に治ることが多いのですが、時に治療抵抗性の場合があり、痔瘻になってしまった場合は全身麻酔下に手術が必要になります。
便秘症
疾患について
便秘症とは便が滞る、または便がでにくい状態により腹痛、排便時痛、出血などの症状を起こしてしまうことです。便秘の大部分は機能性便秘(腸が長い、動きが悪い、水分吸収が多いなど)ですが、なかには外科的疾患(直腸肛門奇形、ヒルシュスプルング病、脊髄髄膜瘤や脊髄脂肪腫などの二分脊椎)や、ホルモンの異常、筋肉の異常、精神発達の異常、薬物や毒物の影響などの二次的なものもあります。
症状について
便がでにくい状態により腹痛、排便時痛、出血などの症状を起こります。
検査について
まずは病歴の聴取を行います。機能性便秘症の場合にはRome III基準や、便の性状の基準(Bristol分類)などを用いて評価します。また客観的検査として腹部レントゲン写真や超音波検査で直腸径などを用いて経時的に評価します。
治療について
便秘の治療の基本は出させることです。便が溜まっているときは、直腸にある便を出ためにまず浣腸や坐薬を行い、便が硬いことが原因と考えられるケースでは便を軟らかくする薬(下剤)や整腸剤などを組み合わせて服用し、できる限り毎日排便できるようにします。
排便習慣の確立には長い時間がかかることがあります。本人を中心にご家族のサポートが重要になります。浣腸を行うことを極端に嫌がるお子さまもいらっしゃいますので、精神的にも苦労することがあります。できる限りお子様にとってストレスの少ないトイレットトレーニングが必要です。
胆道閉鎖症
疾患について
胆道閉鎖症は肝臓内外の胆管が何らかの原因で閉塞または消失してしまった疾患です。肝臓で作られた胆汁が胆管を通して十二指腸に流せないため、肝臓内に胆汁がうっ滞してしまい、黄疸、栄養障害、肝硬変などの障害をおこしてしまう疾患です。東洋人に多く、女児が男児に比べて約2倍多く発生するといわれています。
症状について
胆道閉鎖症の主な症状は黄疸、便色異常(灰白色便)、濃黄色尿です。生理的な黄疸は生後2週間程度で軽快しますが、本疾患は黄疸が遷延または増悪します。また先述の通り、胆汁が胆管を通して十二指腸に流れないため、便に胆汁が混ざらず便の色が薄くなります。母子手帳に便色カードが添付されていますので、便の色がうすい場合は医療機関に相談してください。
そのほかの症状としては、胆汁が腸内に流出しないため、脂肪の吸収不良によりビタミンKが不足します。それにより出血傾向を示し、脳出血による意識障害により発見されるケースもあります。
検査について
検査は血液検査、尿検査などの一般的な検査の他に、腹部超音波検査、肝胆道シンチグラム、腹部CTなどを組み合わせて診断します。また胆道閉鎖症が疑われる場合は、手術を行い、直接胆道閉鎖の有無や肝臓の一部を採取して確定診断を行います。
治療について
確定診断で胆道閉鎖症の診断となりましたら、可及的速やかに手術を行い、肝臓内の胆汁を排出しやすくする必要があります。
手術法には胆管の閉塞している部位を切除し胆汁の流出を図る方法と、肝臓自体を取り替える肝移植とがあります。
一般的には胆汁の流出を図る手術として肝門部腸吻合術(葛西手術)が行われ、黄疸が減少すること、肝機能障害を起こしにくくします。しかし、その手術で黄疸が改善しなかった症例や、長期的に経過観察した後、肝機能障害が悪化し肝硬変を示すよう雨になってしまった場合は生体肝移植を行う必要があります。
術後合併症は術後の胆汁排泄の改善度によりますが、胆汁排泄が良好であれば肝機能障害の進行は抑えられますが、多くの症例で長期的に経過観察すると肝機能障害が増悪し、胆管炎、門脈圧亢進症、肝内結石症、肝肺症候群など合併症も出現するため、治療が必要になります。
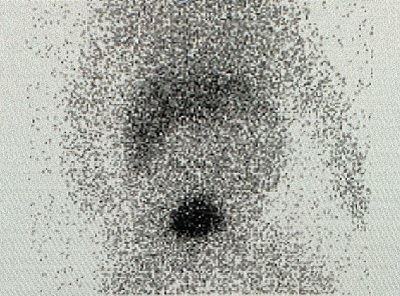
経時的に肝臓からアイソトープが排泄される状況を確認します。
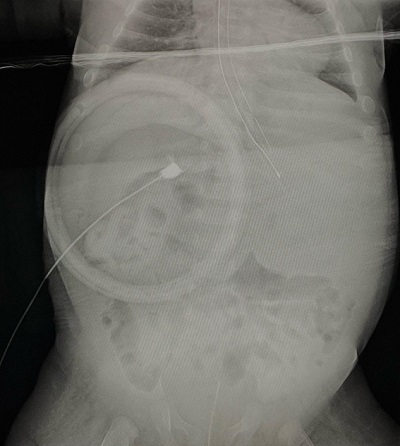
胆嚢内にカテーテルを挿入して造影剤を注入します。本症例は胆道が造影されないため胆道閉鎖症の診断となりました。
先天性胆道拡張症
疾患について
胆汁は肝臓で生成され、胆管を通って十二指腸に流出します。先天性胆道拡張症は膵管と胆管が十二指腸壁外で合流してしまい、胆管が先天的に拡張してしまっている疾患です。膵管内の圧力が胆管の圧力よりも高いため、胆管内に膵液が逆流してしまうことでさまざまな問題(炎症、結石形成、発癌など)を引き起こすと考えられています。
症状について
本疾患は胆管の拡張が著しい場合、胎児期の超音波検査で発見されることや、出生後に黄疸や腹部腫瘤で気づかれることがあります。また乳児期や幼児期では腹痛、嘔吐、黄疸、発熱などの症状により発見されることがあります。また無症状で経過し、偶然に成人になってから発見されることもあります。
検査について
超音波検査や腹部CT検査で胆管拡張は診断します。しかしそれらの検査では膵胆管の走行が不明瞭となることがあるため、MRI(MRCP)による評価を行います。また内視鏡的逆行性胆管膵管造影(ERCP)を行うことがありますが、検査後に膵炎をおこすリスクがありますので、MRIで診断ができれば行わなくてもよいと考えております。
治療について
本疾患の治療は手術が必要です。膵液と胆汁が混ざらないようにする必要があることと、慢性的な炎症をおこしている可能性が高いため、胆管を切除し将来の胆道癌の発生を予防することが重要です。したがいまして、拡張した胆管を切除し、胆汁を腸管内に流出させるため胆管と腸とを吻合する手術が行われます。
長期経過後に胆管炎、肝内結石や遺残胆管癌を発症することがあり、調子が良くても病院での定期検診を受けられることをお勧めします。
胆石症
疾患について
胆管の中に結石ができる疾患です。成人では頻度の高い病気ですが小児ではまれです。小児で胆石症がおこる原因としては、溶血性貧血や遺伝性球状赤血球症などの血液疾患、長期に中心静脈栄養を受けられている方、抗生剤などの薬物を投薬されている方、ノロウィルス罹患後の一部の方などが挙げられます。また成人同様、肥満も一因になります。
症状について
主な症状は腹痛(右上腹部痛)、嘔吐、黄疸、発熱などが多い症状です。なお、無症状のケースも多く、他の疾患の検査を受けられている過程で偶然に発見されることもあります。
検査について
腹部超音波検査で診断します。手術が必要になれば全体像の把握のため、腹部CT検査やMRI(MRCP)検査などを行い手術に備えます。
治療について
小児の胆石症についてのガイドラインは存在しないため、成人の胆石症のガイドラインを考慮して治療方針をたてます。
一般的に無症状の症例、偶然発見された胆石症については増大傾向を示したり、症状が発現したりしなければ経過観察が一般的です。一方、腹痛、発熱、黄疸などの症状が出現したケースについては胆嚢摘出術を行う必要があります。また、肥満などにより発生した胆石の場合は、コレステロール結石であることが多く、そういったケースでは食事療法や結石溶解療法などを行うことがあります。
胆嚢内から胆管内に落石する場合や、胆嚢管(胆嚢の出口)につまってしまう症例もいますので、定期的に通院していただき超音波検査などで評価していくことが必要です。
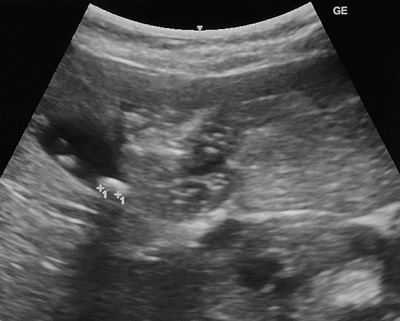
胆嚢内にアコースティックシャドーを伴う結石を認めます。
腹壁破裂・臍帯ヘルニア
疾患について
腹壁破裂とは生まれつき臍帯の右側の腹壁に穴が開いていて、そこからお腹のなかに戻っていくはずなのに、何らかの原因で戻らずに脱出したままの状態になっている疾患です。胎生3~4週頃に生じる腹壁の形成不全が原因と推測されており、染色体異常などは少ないとされます。一方、臍帯ヘルニアは臍帯の中に胃や腸、肝臓などが出たままの状態で出生する疾患で、染色体異常などが多く見られる疾患です。
症状について
いずれの疾患も出生前に超音波検査で診断されることが多い疾患です。また出生後に視診により診断を確定します。腹壁破裂の場合は先述の通り、臍帯の右に穴があいており、そこから腸管の脱出がみられます。臍帯ヘルニアの場合は、臍帯内に腹腔内の臓器が脱出していることで診断を確定できます。
検査について
疾患の確定診断は視診により可能ですが、そのほかの疾患の有無について超音波検査で評価します。また特に臍帯ヘルニアでは染色体異常を有している可能性が高いため、染色体検査を行います。
治療について
いずれの疾患についても治療を行わなければ、お腹の中が感染したり、脱出した臓器から体内の水分や体温が奪われ、脱水や低体温になることで死亡する危険性があります。したがって出生されたら早い段階で全身の評価をおこない、腹壁の閉鎖を行う必要があります。
しかしながら、胎児期から腹腔内の臓器が腹腔外に脱出しているため、腹腔内の容積が大きくなっておらず、脱出臓器を腹腔内に還納することにより呼吸障害や腸管などの循環障害を起こす危険性があります。そのため、可能であれば一期的(1回で)に腹壁閉鎖術を目指しますが、状態に応じて多期的腹壁閉鎖術に切り替えることがあります。とくに臍帯ヘルニアでは脱出臓器が大きいこと、腹壁の穴が大きいことにより多期的腹壁閉鎖術が必要となるケースが多いです。
臍ヘルニア
疾患について
臍が突出した状態で、臍輪(腹壁にある穴)から腸管が脱出してしまう疾患です。胎児期には臍帯で胎児と母体はつながっており、臍輪には3本の血管が走っています。出生し胎児循環から離脱すると、その3本の血管は索状物になり、臍輪は縮小していきます。その過程で何からの原因(例えば腹圧など)により開大してしまい、腸管などの腹腔内臓器が脱出してしまうのが本疾患です。臍ヘルニアは比較的よくみられる疾患ですが、生後1年で80%が、2年で90%が自然に治ると言われています。
症状について
先述の通り、腹圧時に臍輪をこえて腹腔内臓器が脱出されることが確認できれば確定診断となります。圧迫療法前の臍輪の大きさや、軽快時の臍輪の大きさを測る目的として超音波検査を行うことがあります。
治療について
一般的には経過観察により自然軽快することが多い疾患ですので何もせずに様子をみられることが多い疾患でした。しかし近年になって圧迫療法の効果が見直され、現在は多くの小児外科施設で取り入れられています。
圧迫療法はヘルニアが小さいほど、治療開始の時期も早いほど早く治る傾向があります。生後6ヶ月以降では圧迫療法の効果は低くなるため、できる限り早く開始することをお勧めします。
しかし、臍輪が大きいヘルニアのケースや経過観察または圧迫療法にて治らなかったケースでは、3から5歳頃に手術を行います(手術時期については施設により異なり、家族背景などを考慮しながら決定します)。我々は形成外科医師とともに診療をおこない、できるかぎり自然な形になるように努めております。
臍腸管遺残・尿膜管遺残
疾患について
臍腸管遺残・尿膜管遺残とは、胎児期に存在していた卵黄のう管(臍腸管)や尿膜管が胎盤からの栄養が確立される妊娠初期以降も消失せず残ってしまった疾患である。
症状について
臍腸管遺残・尿膜管遺残の症状は病型によって異なり、肉芽様組織の形成、臍炎、浸出液の流出など認めます。また臍腸瘻では出生後、臍部から腸液の排泄や腸の脱出を認めることがあります。また臍と腸管との間に索状物があるケースでは腸閉塞の原因となる場合や、腹部腫瘤として発見されるケースもあります。またメッケル憩室は消化管出血や腸重積、腸閉塞などの症状を認めることがあります。尿膜管遺残では臍からの尿の排泄がみられることや、繰り返す臍炎や臍からの浸出液の排出をみとめることがあります。また感染症を起こすと、臍部の下方に疼痛を認めます。発症時期は新生児期から成人までと様々です。
検査について
診断としては超音波検査、CT、MRI、臍部に瘻孔を伴う場合は瘻孔造影検査などを行います。またメッケル憩室を疑う場合は核医学検査を行います。
治療について
本疾患の根治的治療は手術による遺残組織の切除ですが、その前に感染症などが起こっていれば、はじめに内科的治療(抗生剤投与や切開排膿)を行います。感染症が落ちついたのちに遺残組織を切除します。
鼠径ヘルニア・陰嚢水腫・Nuck管水腫
疾患について
鼠径ヘルニアは小児外科疾患の中で最も多い疾患です。腹膜鞘状突起という腹膜のでっぱりが鼠径部から陰嚢にかけて残ってしまっていることが原因で、男児の場合は胎児期後半に精巣が陰嚢内に下降する際に、腹膜が陰嚢に向けてのびてきます。精巣が陰嚢内に下降した後は自然に閉鎖されていきますが、その過程で障害が起こると残存してしまいます。女児の場合は子宮を固定している子宮円靭帯が存在することで同様の現象がおこります。左右差はなく、性差(男女の有病率の差)もほぼありません。
内鼠径輪が開大し、腹腔内臓器が鼠径管から陰嚢にむけて脱出することを鼠径ヘルニアと呼び、腹水などの液体のみが脱出することを陰嚢水腫(男児)・Nuck管水腫(女児)と呼びます。
症状について
症状については鼠径ヘルニアの場合は立位時や腹圧時に鼠径部から陰嚢・会陰部の膨隆を認め、仰臥位では改善するという所見が得られれば診断が可能です。陰嚢水腫の場合は陰嚢内にやや弾性硬い腫瘤として触知し、その腫瘤を陰嚢の背側から懐中電灯などの光を当てると透光性(光が透けてみえること)を認めることで診断できます。Nuck管水腫は鼠径管内のみに腫瘤を触知し、超音波検査で嚢胞成分を確認することで診断します。
陰嚢水腫やNuck管水腫は劇的な臨床症状をきたすことはありませんが、鼠径ヘルニアの場合は、内鼠径輪が狭いと脱出した腹腔内臓器に血流障害をきたすことがあります。そのことを嵌頓とよびます。嵌頓が起こると腸閉塞と同様の症状が起こりますので、鼠径部の膨隆および整復困難(押戻せなくなること)、痛み、消化器症状として嘔吐、腹部膨満などの症状を起こします。症状が進行すると元気がなくなり、時に死に至らしめられる場合がありますので注意が必要です。
検査について
視診や触診により診断は可能ですが、陰嚢水腫やNuck管水腫の場合は超音波検査を用いて診断することがあります。
治療について
根治的治療は手術が必要ですが、1歳未満の鼠径ヘルニアは自然に治ることもあります。したがって、原則1歳ごろまでは経過観察をしますが、消化器症状や体重増加不良などの全身疾患を合併するケースや、嵌頓症状をきたすケースなどでは早期に手術を行う必要があります。
手術は前方からアプローチする方法(Potts法やLucus-Championniere法)や腹腔鏡を用いた手術(LPEC法:Laparoscopic Percutaneous extraperitoneal Closure)が行われますが、いずれの術式も腹膜のでっぱりである腹膜鞘状突起をしばって、腹圧がかかっても脱出しなくなることを目的に行います。
停留精巣・移動性精巣
疾患について
精巣が陰嚢内に触知できない、または触知し難い疾患です。妊娠中後期に腎臓の尾側にあった精巣が下降しますが、その過程で停止してしまった疾患が停留精巣です。一方、精巣の下降は完了したもの、陰嚢内にとどまれず、精巣挙筋の収縮により陰嚢内または陰嚢から鼠径部まで挙上してしまう疾患が移動性精巣です。
症状について
陰嚢内が空虚で絶えず精巣を触知しなければ停留精巣が考えられます。一方、お風呂に入って体が温まっている時やリラックスして座っている時などには精巣が陰嚢内に触れるが、オムツ替えのときなどでは陰嚢内に精巣が留まっていないような場合は移動性精巣が考えられます。
検査について
移動性精巣の場合は検査をおこなう必要はありませんが、停留精巣の場合は精巣の位置やサイズを調べるために超音波検査を行う場合があります。また非触知性精巣の場合、腹腔内に存在しているのか、萎縮しているかなどの鑑別が術前に必要となるためMRIを追加する必要もあります。
治療について
移動性精巣の診断が確定的であれば原則手術を行う必要はありません。しかし、年長学童期になっても改善しないケースや、停留精巣が疑わしいケースでは手術を考慮せねばならない場合がありますので注意深く経過をみていくことが必要です。
一方、停留精巣の場合は手術が必要です。陰嚢は精巣を2?3度冷やす働きがあり、精巣はその環境でなければ正常な発育が得られません。高い温度環境では精巣自体に障害をきたし、のちに悪性化のリスクが高まってしまいますので手術がお勧めします。手術の年齢は日本小児泌尿器科学会が発刊しているガイドラインでは1歳から2歳ごろとされておりますが、出生後から停留精巣を指摘されていて、精巣の下降が望めない場合は、1歳をすぎたところで手術を受けられることをお勧めしております。
水腎症・水尿管
疾患について
尿は腎臓で生成され腎杯→腎盂→尿管→膀胱→尿道の順に排泄されます。水腎症はその腎盂から尿管に移行する部位に閉塞または狭窄が存在することで腎盂腎杯、時に腎臓自体が拡張してしまう疾患です。また水尿管は尿管から膀胱の間に閉塞または狭窄が存在することで尿管および腎盂腎杯が拡張してしまう疾患です。
水腎症の原因は先天的なものとされ、腎盂と尿管との接合部の異常や腎臓に流入する血管の異常により尿管が圧迫されていることなどが挙げられ、また尿管ポリープや尿路結石などの後天的な因子で発生することもあります。
症状について
胎児期の超音波検査により出生前に診断がついているケースも存在します。しかし多くの場合は、腹部のしこりで触知したことで発見されたケース、腹痛の原因検索で発見されたケース、尿路感染症を発症して診断されたケースなどが発見される症状は様々です。
検査について
検査については主に超音波検査で拡張の程度を分類し、定期的な経過観察の際にも用いられます。また手術適応を決める際には核医学検査(DTPAシンチグラフィー)を用いることが日本泌尿器科学会の水腎症の手引きには勧められております。
そのほかの検査としては膀胱尿管逆流により水腎・水尿管症をきたしている症例もいますので膀胱造影検査をおこなうこともあります。
治療について
先述の検査に述べたとおり、手術の適応を見極めることが必要です。水腎症の程度が低いケースでは自然軽快する可能性が高いため、超音波検査で経過観察することがもとめられます。一方、水腎症の程度が中等度から高度なケースでは、子供の年齢と水腎症の程度、腎機能、尿の流れの状態や、痛みなどの症状。尿路感染症の有無などにより判断する必要があります。
手術は全身麻酔下に行い、 水腎症の場合は通過障害の原因となっている尿管の一部を切除し、拡張した腎盂をトリミングし、腎盂と尿管とを吻合する腎盂形成術を行います。また水尿管症の場合は、膀胱から尿管をくりぬき、狭窄部を切除したのちに膀胱粘膜内に再移植術を行います。
術後の合併症は腎機能障害の悪化であり、術前から悪化する傾向に転じてしまっているケースでは、どうしても腎臓の機能を改善せしめることができない場合はあります。また、拡張した腎盂・腎杯は手術を行なっても完全には縮小しません。また尿路感染症や尿路結石などをおこすことがあり、腎機能障害が悪化すると高血圧などもみられるようになります。長期間経過観察することが求められ、小児科や腎臓内科とも連携して経過をみていく必要があります。
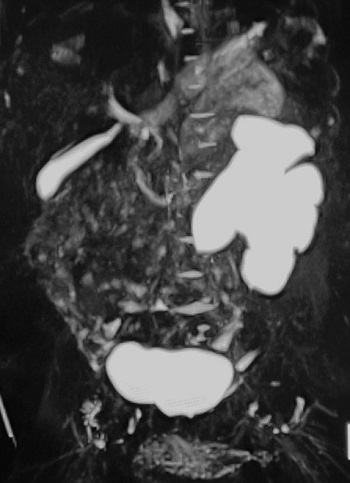
膀胱尿管逆流症
疾患について
尿は腎臓で生成され腎杯→腎盂→尿管→膀胱→尿道の順に排泄されます。その排尿されていく過程は一方向性のはずですが、膀胱尿管逆流症は膀胱尿管移行部(尿管と膀胱のつなぎ目)の先天的な異常や、膀胱や尿道の異常に伴う二次的な要因によって膀胱にある逆流防止機構が破綻し、膀胱内の尿が尿管または腎臓まで逆流してしまう疾患です。
症状について
膀胱尿管逆流が発覚する最も多い症状は尿路感染症(腎盂腎炎)です。高熱、側背部痛がみられます。ときに高熱の他に消化器症状(下痢や嘔吐)を示すため急性胃腸炎と診断されてしまうケースや、不機嫌といった不定愁訴により診断が難しいケースもあります。そのため感冒症状の無い発熱には注意が必要です。
また尿路感染症以外には、尿失禁、頻尿、学校検尿での蛋白尿の指摘などにより発見される場合もあります。
検査について
膀胱尿管逆流は排尿時膀胱尿道造影により診断します。また腎機能の評価を目的に核医学検査(DMSAシンチグラフィ―やDTPAシンチグラフィーなど)を行います。
一般外来では尿検査や超音波検査をおこない、蛋白尿の発生の有無(逆流性腎症の増悪の有無)、水腎症・水尿管症の推移を確認する必要があります。
治療について
膀胱尿管逆流症の治療の目的は腎孟腎炎の予防と腎機能障害の増悪の予防で、年齢や逆流の程度により治療方針が異なります。乳幼児で逆流の程度が低い場合は自然軽快する可能性があるため、内科的治療を行い再度膀胱造影などで評価をしていきます。
一方、逆流の程度が高いケース(Grade 3以上)では内科的治療として、少量の抗生剤の内服(予防内服)を行い、年齢などを考慮して逆流防止術を行います。
手術は内視鏡的治療と開放手術とに分かれますが、内視鏡手術では膀胱鏡を用いて膀胱内の尿管口にデフラックス®という物質を注入する方法が第一選択となります。逆流が高度(Grade5)では内視鏡手術の適応がないため、開放手術を選択する必要があります。その場合は膀胱をあけ、逆流している尿管を膀胱内からくりぬき、膀胱粘膜の下に粘膜下トンネルを作成する尿管再移植術が行われます。
長期的な合併症としては膀胱尿管逆流のために腎機能が低下し腎不全に陥ることがあります(逆流性腎症)。そのため長期的な経過観察が必要であり、小児科や腎臓内科との連携が必要です。
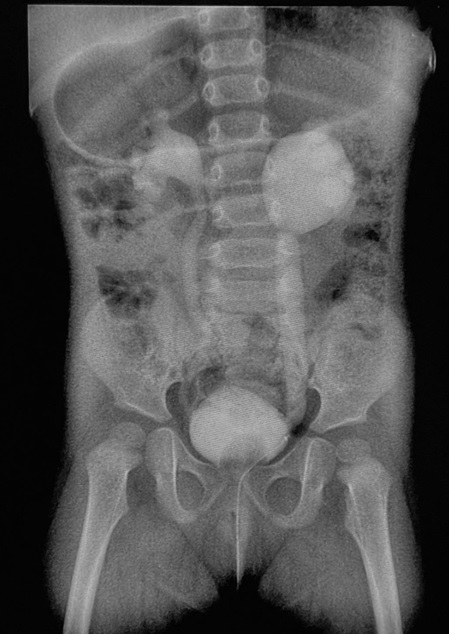
両側の膀胱尿管逆流をみとめる。
尿道下裂
疾患について
尿道口は本来ならば陰茎亀頭部先端に開口していますが、本疾患は尿道開口部が陰茎の先より根元側にある疾患で、平静時や勃起時に陰茎が下に向く(腹側に向く)先天的な疾患です。尿の出口の位置によって、病型が分かれ、陰嚢に近いものほど陰茎の重症となります。
本疾患の原因は不明ですが環境ホルモンなどが関与しているのではと考えられています。
症状について
診断は視診により可能で、症状は主に排尿障害(尿線が下に向いてしまうため立って排尿できない)と勃起・射精障害(勃起時に腹側へ屈曲するため性交渉しにくい)が挙げられます。
検査について
診断のために必要な検査はありませんが、併発症の診断を目的に膀胱造影を行います。また、尿道口が陰嚢に近いケースでは、停留精巣、矮小陰茎、男性膣、二分陰嚢なども存在する可能性があり、また性分化異常の可能性もあるので、染色体検査を念のため行ったほうがよいケースも存在します。
治療について
治療は手術が必要です。症状のところで記載したように、排尿障害や勃起・射精障害をきたすため、①尿道口を陰茎先端部付近に作成する、②陰茎の屈曲を是正し、勃起時に腹側に曲がらないように矯正する必要があります。
しかし手術の合併症としては形成された尿道に穴が開いてしまうことや、作成した尿道が狭くなること、成長に伴い再度陰茎が腹側に屈曲することなどが挙げられます。手術は幼稚園に入園する前(3歳ごろ)には完了しておくべきですが、長期的な外来での経過観察が必要です。
包茎
疾患について
陰茎皮膚(包皮)は亀頭部を包むように被っていますが、その包皮の先端部が狭いことにより亀頭部を露出できない疾患を真性包茎とよび、包皮をむくことで亀頭部を確認することができる疾患を仮性包茎とよびます。新生児や乳児期の真性包茎は生理的な状態であり、原則手術などの加療は必要ありません。また年齢が経過するにつれて仮性包茎に移行していきます。
症状について
先述の通り、包茎は亀頭部に包皮が被っていることで診断しますが、真性か仮性かの判断は包皮を翻転することで診断します。また、包茎以外にも以下の病態を示すことがあります。
・亀頭包皮炎:包皮に感染症をおこした病態で、発赤、腫脹、疼痛などの症状をきたします。抗生剤の塗り薬や、内服薬を用いて治療します。
・嵌頓包茎:包皮先端が狭窄しているのにもかかわらず、無理やり包皮を翻転することで亀頭部を狭窄部で締め付けてしまう病態です。緊急で整復術または手術による狭窄解除を行う必要があります。
・排尿障害・尿路感染症:包皮の狭窄が強いことにより、排尿しにくい病態を示すことがあります(バルーニング)。また慢性的に排尿障害が続くと膀胱に負担がかかってしまうため二次的な膀胱尿管逆流を生じることがあり、尿路感染症の原因ともなります。
治療について
一般的に、包茎のみであれば殆どのケースで治療の必要性はありません。しかし真性包茎の場合は不衛生になる可能性がありますので、以下の治療を行うことがあります。
内科的治療
両親または患児本人に包皮を翻転してもらいます。1日3回「むきむき体操」を行ってもらい、終了後に亀頭部先端の狭窄部にステロイド軟膏を塗ってもらいます。強くむきすぎると裂創を生じ、痛みや狭窄の原因となりますので無理にやりすぎないよう注意が必要です。おおよそ1ヶ月ほどで仮性包茎に変化することが多いです。外科的治療
手術は真性包茎に適応があり、内科的治療によっても改善しない場合は手術を行います。また、亀頭包皮炎を反復するケース、排尿障害や尿路感染症の原因となっているケース、嵌頓包茎(またはその解除後)などに対しても手術の適応があれば行っております。当科では環状切開術(余剰皮膚を環状に切開し全周に縫合する)を行っております。
小児固形悪性腫瘍
疾患について
小児の悪性固形腫瘍には代表的な疾患として、
・神経芽腫
・腎芽腫(Wilms腫瘍)
・肝芽腫
・横紋筋肉腫
があり、神経芽腫が小児に発生するがんの中で、白血病、脳腫瘍についで多い悪性腫瘍です。
神経芽腫は副腎(腎臓の頭側にあり、右腎臓と肝臓の間、左腎臓と脾臓との間)に発生することが多く、腎芽腫は腎臓に、肝芽腫は肝臓に発生し、横紋筋肉腫は横紋筋が存在する部位ならどこでも発生しますが、小児外科領域では膀胱や膣などに発生したケースに対応します。
症状について
症状はそれぞれの疾患によって異なりますが、多くのケースで腹部膨満または腫瘤を触知し、横紋筋肉腫では血尿や血性帯下(血のついたおりもの)で発見されることがあります
検査について
検査はいずれの疾患でもCT検査やMRI検査で腫瘍の位置、サイズなどを特定します。
・神経芽腫は神経伝達物質であるカテコールアミンを産生するため、その代謝産物である尿中バニリルマンデル酸(VMA)と尿中ホモバニリン酸(HVA)の値を調べます。また血液中の腫瘍マーカーである神経特異的エノラーゼ(NSE)、乳酸脱水素酵素(LDH)、フェリチンなどを測定します。神経芽腫に特徴的な画像検査は核医学検査で、MIBGシンチグラフィを行います。
・腎芽腫に特徴的な画像検査はありませんが、原因遺伝子として、WT1(11p13領域)、WT2(11p15領域)と呼ばれる癌抑制遺伝子の変異が認められるため、遺伝子検査が行われます。
・肝芽腫や横紋筋肉腫も特徴的な画像検査はなく、先述のCT検査やMRI検査をおこないます。
いずれの腫瘍も腫瘍の生検(一部の組織を採取し、病理組織学的検査で診断をすること)を行い確定診断および病型の評価を行います。
治療について
一般的に手術は治療の一つのパーツに過ぎず、化学療法、放射線療法などと組み合わせて集学的な治療が必要です。
血管腫、血管奇形・リンパ管奇形(リンパ管腫)
血管腫
血管腫は血液が増殖した腫瘤で、いちご状血管腫が代表的なものです。良性の腫瘤ですが増大し、審美的な問題を生じることがありますので内服薬(ヘマンジオルシロップ)やレーザー治療、手術などが行われます。当院では形成外科外来に紹介し治療を行ってもらっています。
リンパ管腫
リンパ管腫は頸部、腋窩、腹腔内などのリンパ管が多く存在する部位に好発します。良性腫瘤に分類されますが、出血や感染を起こして疼痛や発熱を認めることや、頸部リンパ管腫では気道を圧迫することで呼吸障害を起こす危険性があります。
検査は超音波検査やMRIを行って腫瘤の範囲と治療効果の判定を行います。
治療は表在のリンパ管種であれば①硬化療法(ピシバニール注入療法)、②内科的治療(越婢加朮湯や感染症に対する抗生剤投与)、③手術療法(リンパ管腫切除術)が行われます。③の外科的治療については腫瘤の特性上、筋肉や重要な血管・神経を巻き込んでいることが多いため全て切除することが難しく、部分的な切除になることがあります。従いまして当科では極力①と②で対応し、本人やご家族の希望、症状の状態を考慮して治療方針を決めております。
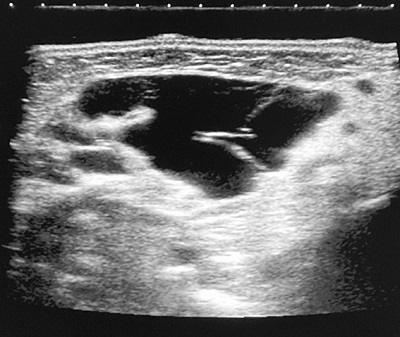
嚢胞状リンパ管腫の場合、超音波検査でlow echoic lesionとして確認される。
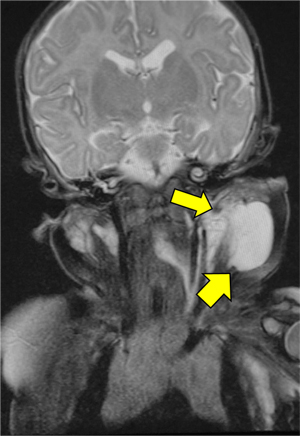
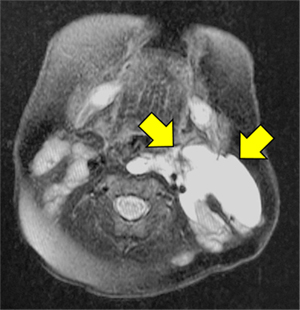
胚細胞性腫瘍(奇形腫)
疾患について
胚細胞腫瘍は胚細胞(卵子、精子)のもとになる、あらゆる細胞に分化する能力を有する細胞(原始生殖細胞)が腫瘍化したものです。頭蓋内、頚部、縦隔、後腹膜、性線(卵巣、精巣)、仙尾部に好発します。胚細胞腫瘍は胚細胞(卵子、精子)のもとになる、あらゆる細胞に分化する能力を有する細胞(原始生殖細胞)が腫瘍化したものです。頭蓋内、頚部、縦隔、後腹膜、性線(卵巣、精巣)、仙尾部に好発します。
病型分類は胚細胞腫瘍の分化度により分けられ①成熟型奇形腫、②未熟奇形腫 分類、③悪性胚細胞腫瘍と分けられます。最も多い病型は①の成熟型奇形腫です。
症状について
症状は発生部位により様々です。小児外科で診察する部位は頭蓋内以外で。胸腔内(縦隔)の場合は呼吸障害で、腹腔内(卵巣、後腹膜)の場合には腫瘍を触知することで、頚部、精巣の場合は視診で腫瘤の増大傾向を確認することで、仙骨部は出生前に仙骨部から突出する腫瘤として発見されます。
検査について
採血(血液生化学検査)では腫瘍マーカーAFP(αフェトプロテイン)を測定します。また画像検査としてはCT検査やMRI検査を行い、病型の予測と腫瘍の範囲を確認します。
治療について
治療は手術による切除が行われます。成熟奇形腫は切除のみで治癒が得られますが、未熟奇形腫の場合はまれに再発することがあります。また悪性胚細胞腫瘍では、その進行度に応じて、手術、化学療法、放射線療法を組み合わせた集学的治療が必要になります。
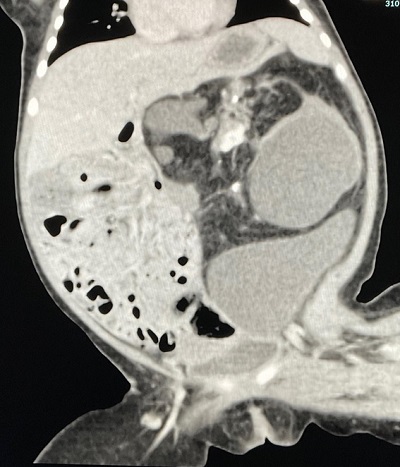
左腹部をしめる、一部石灰化を伴う腫瘤をみとめる。
二分脊椎
疾患について
二分脊椎は①脊髄髄膜瘤や髄膜瘤などの顕在性二分脊椎、②脊髄脂肪腫や仙尾部皮膚洞などの潜在性二分脊椎に分かれます。①の顕在性二分脊椎では妊娠初期の神経管が閉鎖していく過程で何らかの障害を起こすことで様々な神経障害をきたします。また②の潜在性二分脊椎は脂肪腫などにより脊髄がひっぱられ(脊髄係留)、それにより神経障害をおこします。
いずれも原因についてははっきりとしてはいませんが、神経管閉鎖不全の原因として葉酸が不足していることがわかっており、妊娠前から葉酸摂取をするべきと考えられています。
症状について
最近は胎児診断が発達したため、生まれる前に胎児超音波検査によって二分脊椎が発見されることがあります。
また出生後に①の顕在性二分脊椎では水頭症、キアリ奇形をきたすことがあり、脳室腹腔内シャントなどの管理が必要です。また①、②にかかわらず膀胱直腸機能障害(排泄に関する障害)、下肢不自由(足の運動・感覚障害や関節拘縮や変形)、性機能障害(勃起・射精に関する障害)、精神発達障害などの障害をみとめることがあります。症状の程度は人それぞれで異なります。
検査について
二分脊椎の診断には脊髄のMRI検査が客観的評価として有用です。一方、MRI検査は長時間臥床する必要があり、鎮静薬の必要性があるため、危険性を考慮して1歳未満の潜在性二分脊椎の場合は一旦超音波検査を行い、必要に応じてMRI検査を追加します。
また二分脊椎にともなう症状について、小児外科が担当する症状は膀胱直腸機能障害であり、それらの障害を把握するために、膀胱内圧測定および膀胱造影や超音波検査などを行い評価します。
治療について
①、②の疾患とも根本的治療は脳神経外科が担当します。しかし二分脊椎によって生じる症状は、脳神経外科領域、泌尿器科領域、リハビリテーションを含む整形外科領域、小児科領域、小児外科領域、産婦人科領域と複数の診療科が関連します。また、先述の通り、一人一人障害の程度が異なるため、それぞれに合った治療方針を練ることが非常に大事であると考えます。
