
肝癌の治療
専門領域のご案内
グループ紹介はこちら
当科における取り組みはこちら
肝臓がんの治療
東京医科大学病院での肝臓がんに対する取り組み
当院では、最高水準の医療を提供すべく、高度な診断・治療を必要とする肝臓がんの治療に対し,経験豊富で高い手術技術を有する専門医により、積極的な治療を行っております.当院での肝臓がん治療に対する取り組みをご紹介いたします。
金沢景繁(肝臓外科医)

日本を代表する肝臓外科医の一人。低侵襲肝切除のパイオニアとして、1,000例に及ぶ豊富な手術経験を有し、国内外の外科医への手術指導や講演活動を通じて、低侵襲肝切除の普及に尽力している。特にロボット手術においては卓越した技術を持ち、巨大肝腫瘍に対する高難度肝切除では、高度な技術を駆使した手術を行っている。肝腫瘍の診断や化学療法にも積極的に取り組み、「最後の砦」として肝臓がん治療に取り組んでいる。
肝がんの手術
肝臓は、右の横隔膜、肋骨に囲まれた位置にある、人体の中で最大の臓器で、その重量はおよそ1-1.5kgといわれています。非常に多くの機能を持ち、生命を維持するためになくてはならない臓器です。
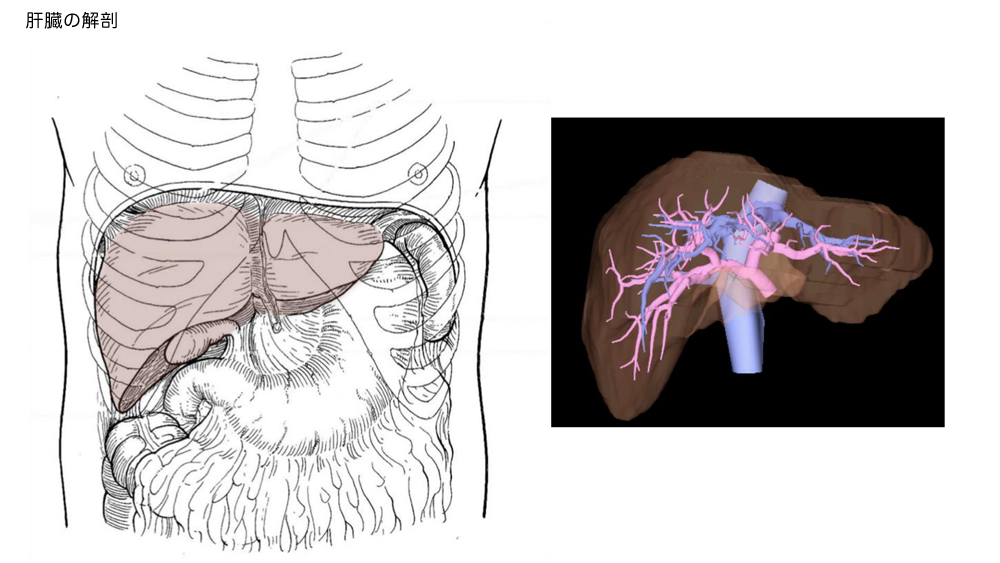
肝臓の主な機能としては、①代謝機能、②解毒機能、③胆汁の生成、分泌機能があります。再生能力の強い臓器であり、一部が障害を受けても他の部位が働いてくれるため、病状がある程度進行しないと、症状が現れにくく、「沈黙の臓器」とも呼ばれています。肝臓の病気のうち、手術が必要なのは、おもに肝臓がんです。
肝臓がんは、肝臓から発生した原発性肝がんと、他の臓器のがんが肝臓に転移した転移性肝がんに分けられます。原発性肝がんのうち、約90%が肝細胞がんで、約5%が肝内胆管がんです。日本では、これまでB型やC型肝炎ウイルスの感染に伴って発生するウイルス性肝細胞がんが多く見られておりましたが、最近では、アルコール性肝障害や糖尿病、高脂血症などの生活習慣病にともなった非アルコール性の脂肪性肝炎(NASH)などから発生する、非ウイルス性の肝細胞がんが多くなってきております。
肝細胞がんの治療は、腫瘍の大きさや個数、他臓器への転移の有無だけでなく、肝予備能により治療法が決められており、原則肝予備能が良好で、他臓器転移がなく、原則3個以内のものがより根治的な肝切除の対象となります。
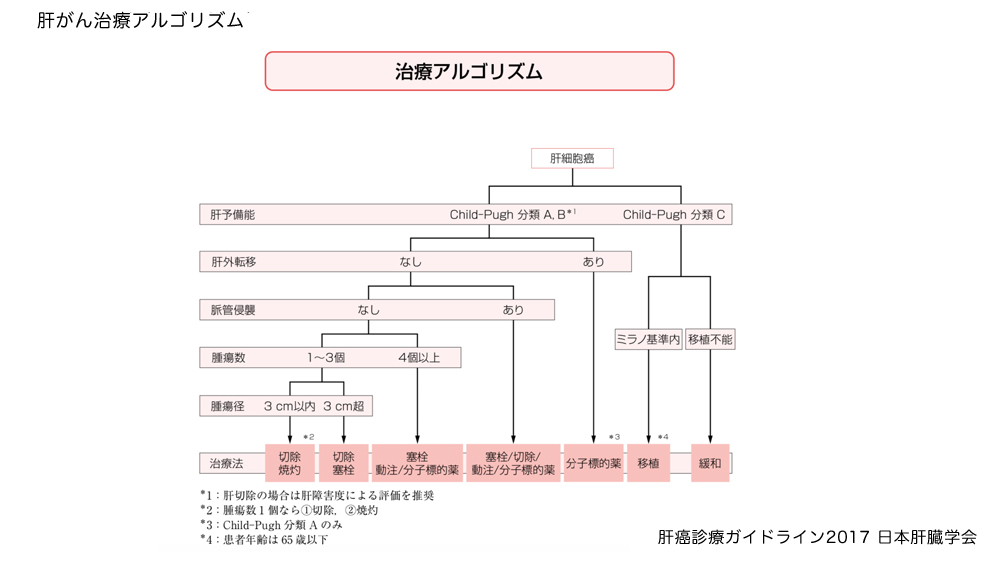
一方、転移性肝がんは、大腸がん、胃がん、食道がん、乳がんなど他臓器のがんが肝臓に転移したものです。近年の大腸がんの増加にともない、転移性肝がんも増加傾向です。また良性肝腫瘍でも、大きな肝血管腫や肝嚢胞の一部は手術の適応になります。
また肝臓は再生能力があり、手術で一部を切除されても、1ヶ月ほどでもとの容量に再生し、肝機能も元通りになることが多く、肝切除後、しばらくして病気が再発した際にも、再度根治性の高い肝切除を行うことも少なくありません。
腹腔鏡下・ロボット支援下肝切除術(低侵襲肝切除術)
肝臓は、右横隔膜、肋骨に囲まれた位置にあり、かつ心臓や大血管に接して存在し、血流が豊富な臓器であるため、肝臓がんなどに対する肝切除は、技術的難易度が高く、これまで肝臓の手術を安全に行う際には、非常に大きな創で行う必要がありました。
一方で、腹腔鏡下手術・ロボット支援下手術は、内視鏡外科手術もしくは低侵襲手術と言われ、お腹をおおきく開けず、5カ所程度の小さい穴から内視鏡および鉗子(かんし)を挿入し手術を行います。
これらの手術は開腹手術より術後の痛みが少なく、早期回復、社会復帰が期待されます。われわれは内視鏡外科手術で得られる拡大視効果(拡大されたモニターを見ることで可能となる繊細な手術)を最大限に利用し、出血の少ない手術、根治性の高く、合併症の少ない手術を行っております。ロボット支援下手術(ダビンチ手術)は、ロボットの補助により、脈管処理や肝離断操作がより安全に行うことができ、極めて有用です。
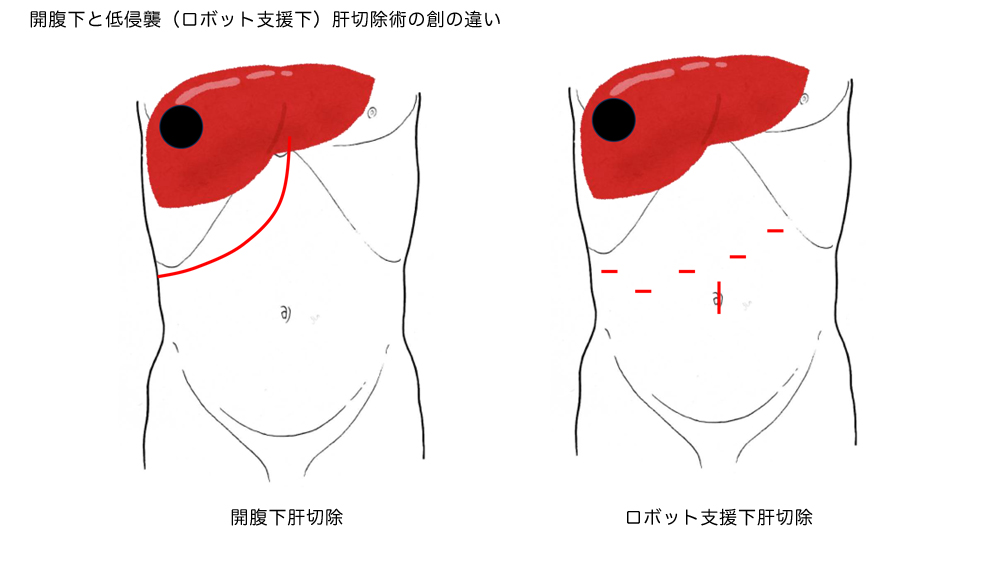
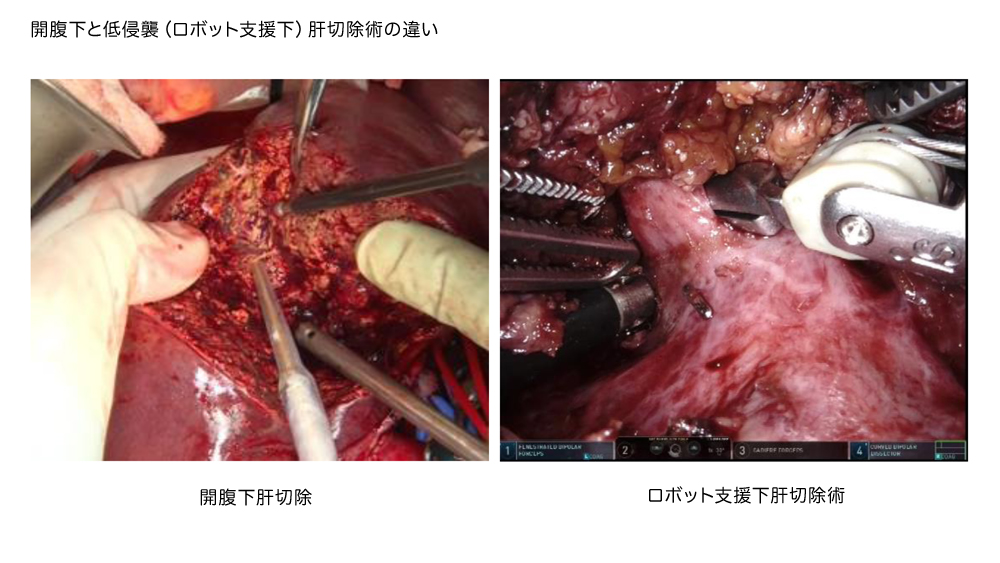
こういった低侵襲肝切除を行うためには、開腹下肝切除の十分な経験に加えて、腹腔鏡およびロボット肝切除を安全に行うことのできる技術が必要となります。
当院には、開腹下の高難度肝胆膵外科を評価する日本肝胆膵外科学会認定の高度技能医、高度技能指導医が、また腹腔鏡手術の技術を評価する日本内視鏡外科学会の技術認定医が、またロボット支援下肝切除の十分な経験をもち、指導的立場にあるプロクターを有する医師などが多く在籍しており、高難度の低侵襲肝切除も安全に施行することが可能となっております。
術後合併症
肝臓は、血流が豊富な組織であり、肝切除の際には出血をしないように工夫して行いますが、高難度手術であり、術後合併症が見られる場合があります。
我々の術後合併症の頻度は %程度ですが、注意すべき合併症としては、術後腹腔内出血、創および腹腔内感染、胆汁瘻、肝不全などが挙げられます。
術後合併症が見られた場合には、誠意をもって迅速に対応致します。
<肝臓がんに対する肝切除以外の治療法>
1.穿刺局所療法
肝細胞がんの局所治療として開発された治療法で、体外からがんにむけて針を刺し、死滅させる方法で、経皮的ラジオ波凝固療法(RFA)、経皮的マイクロ波凝固療法(PMCT)、経皮的エタノール注入療法(PEIT)があります。一般的には、がんの大きさが3cm以下、3個以内が治療対象となります。当院では、消化器内科と協力して行っております。
2.肝動脈化学塞栓療法
肝細胞がんは動脈の血流で栄養されています。そのため、その栄養する肝動脈内に抗がん剤や固形塞栓物質を注入し、癌を壊死させます。主に肝切除や穿刺局所療法が困難な肝細胞がんに行われます。当院では、放射線科と協力して行っております。
3.放射線治療
肝臓は放射線に対する感受性が高く、正常の肝臓に放射線があたると肝障害を引き起こす可能性が高いため、肝がんに対する放射線治療は、慎重にその適応が選択されてきました。近年、陽子線や重粒子線など照射範囲が絞り込める方法が開発され良好な成績が報告されています。当院では、放射線科や、近隣の専門施設と協力して行っております。
4.全身化学療法(薬物療法)
肝細胞がんに対する全身化学療法は、原則、肝切除や穿刺局所療法、肝動脈化学塞栓療法での治療も困難な場合に行われております。近年、分子標的薬や免疫チェックポイント阻害薬が肝細胞がんにも適応されるようになり、治療成績の向上が報告されております。当院では、化学療法の専門医と協力して行っております。
5.肝移植
主に肝硬変を併存した肝臓がんで治療困難な場合に適応されます。脳死の提供者から肝臓をとりだして、提供していただく死体肝移植または、健常な方から、肝臓の一部をとりだして、体内に埋め込む生体部分肝移植があります。一定の基準(ミラノ基準:5cm以下単発、3c以下3個以内)を満たせば肝移植の適応になります。当院では、肝細胞がんに対する肝移植は行っておりませんが、必要な患者様を国内の移植施設に繋げてまいります。
お問い合わせ
東京医科大学 消化器・小児外科学分野(消化器外科・小児外科)
電話 : 03-3342-6111(代表)
メールアドレス:
(診断・治療・手術方法に関するご質問は、当院での診察もしくはセカンドオピニオン外来にてお答えします)
