診療案内はこちら ⇒ 東京医科大学病院 メンタルヘルス科 ホームページ
朝起きられない病(DSWPD)の加療に超少量ラメルテオンの夕刻投与が有用である可能性
2022.08.08 12:00
投稿者 : OMH

概要
「朝起きられない病」として知られる睡眠覚醒相後退障害(DSWPD/DSPS)に対して、夕刻(平均18:10)の超少量(中央値1/14錠)のラメルテオンの使用が、投与を受けた患者さんの睡眠覚醒リズムを平均約3時間有意に前進させ、「夜眠れない/朝起きられない/起きても体調が悪い」という諸症状の改善に効果的であったという内容を、複数例の症例報告として発表しました。また、既存の研究の薬理学的レビューを行うことにより、DSWPDの加療には通常用量(1錠=8mg)では多すぎると考えられること、「眠前」の投与だと服用時刻が遅すぎると考えられることを示しました。本報告は、東京医科大学精神医学分野の志村哲祥兼任講師らによって、米国睡眠医学会(AASM)公式雑誌のJournal of Clinical Sleep Medicine誌に、2022年8月5日に発表されました。
背景
睡眠覚醒相後退障害(DSWPD; 睡眠相後退症候群:DSPS)は、概日リズム睡眠覚醒障害(CRSWD)の一つであり、「朝起きられない病気」として知られます。体内時計の位相が社会通念上望ましい時刻と乖離することにより、「夜の早い時間に眠ることができず、朝に起きることが困難で、起きたとしても朝に強い心身の不良をきたす」ことを特徴とします。 思春期に発症することが多く、頻回の朝の遅刻/欠席を余儀なくされることにより、学校での退学や進学断念、職場での離職や解雇に追い込まれることがしばしばあり、社会的に大きなハンディキャップとなりうる、医学的にも重要性が高い睡眠障害です。
治療の第一選択は睡眠衛生指導であり、特に光環境を中心に指導/調整が行われますが、効果が乏しいことも少なくないという問題があります。薬物療法としては、世界的にはメラトニンの投与が多く行われていますが、日本においては市販されておらず、処方薬も小児の神経発達症を除いて承認がされておりません。また、多くの国でメラトニンはサプリメントとして販売されていますが、品質が保証されておらず、ばらつき等があるという問題が存在します。 一方で、日本を始めいくつかの国ではラメルテオン(ロゼレム®錠)というメラトニン受容体(MT1/2)作動薬が不眠症に対する医薬品として承認されています。ラメルテオンもDSWPDの加療に有用である可能性があるものの、臨床試験は存在せず、ごく少数例の症例報告が存在するに留まりました。さらに、既存の研究や薬理学的プロファイルは「通常用量での投与はDSWPDを改善できないおそれがある」ことを示唆していますが、その理論的考察が充分ではありませんでした。 ここで我々は、DSWPDに対してごく少量のラメルテオンを夕刻に処方した例をまとめ、その効果の有無について検討すると共に、なぜ超少量のラメルテオン夕刻投与が効果的であると考えられるのかについての薬理学的レビューと検討を行いました。
本研究は、公益財団法人神経研究所の倫理審査委員会の承認を得て、医療法人寿鶴会菅野病院の協力のもと実施しました。
治療経過
睡眠日誌と諸症状から睡眠覚醒相後退障害(DSWPD)と診断された初診患者30名のうち、睡眠衛生指導を行ったものの症状がほとんど改善せず、かつ、再診に来院した23名について報告を行いました。年齢は14~46歳(平均23.5歳)、男性15名・女性8名で、全例に夜間の不眠症状と朝早い時間の覚醒困難が認められました。また、18名(78.3%)は、過去に通常用量のラメルテオン(8mg)を処方された経験がありましたが、いずれも効果不十分あるいは眠気の持ち越しや倦怠感等の問題により、初診時には服用していませんでした。
初診時の平均睡眠スケジュールは平日が3:21~11:03、休日が3:45~12:30でした。体内時計/クロノタイプの指標として知られるMSFsc(生理的な睡眠時間帯の中間時刻)は7:41でした。初診時は平均18:10(中央値18:00)に、平均0.653mg(中央値1/14錠)のラメルテオン投与が行われ、うちいくつかの症例では投与直後の眠気/倦怠感のためにさらに減量が行われ、最終的に平均投与量は0.571mg (1/7~1/50錠)となりました。この結果、平均約40日後の時点で、平均睡眠スケジュールは平日が0:17~8:43、休日が0:30~9:27、MSFscは4:46と、約3時間の大幅な前進が見られました(対応のあるt検定:p<.001)。
治療前には全ての症例(100%)で朝の覚醒困難があり、学校や職場への遅刻/欠席が生じていましたが、治療後、60.9%の症例は学校や職場への遅刻が消失し、「著効」と判断されました。残りの26.1%の症例は部分奏効と判断され、13.0%の症例では明らかな改善が見られず「無効」と判断されました。また、治療前には69.6%の症例で睡眠酩酊(朝起きたときあるいは起こされた時にその記憶が欠損したり、混乱したり、人格が変容して粗暴的になったりする)を認めましたが、87.5%の症例でこれが消失しました。他に、治療前に見られた起床時の頭痛、嘔気等も、治療後は改善が見られました。治療の副作用として服用直後の眠気・倦怠感が21.7%の症例に認められましたが、数日内に、あるいは、再診時の投与量減量にて消失しました。
薬理学的考察
メラトニンは脳の松果体から分泌される「今が夜であること」を体が認識する働きを持つホルモンであり、下記のように、日没後かつ充分に暗い時点から分泌が開始され、真夜中に分泌のピークを迎え、朝明るくなると共に分泌が終了する性質があります。ピーク濃度は年齢と昼間に浴びた光の量によって異なってきますが、小児期の100pg/mLがおおむねピークです。
一方、メラトニンは、体の中に「いつ」入ってくるかによって、体内時計に対して与える作用が異なります。夕方に投与したメラトニンは、あたかも「日没・夜が早く訪れた」かのような状態を体に伝えることとなり、体内時計の位相を早めます(朝型化の方向に働きます)。一方で、朝にメラトニンを投与すると、あたかも「まだ朝・昼が来ていない」かのような状態を体に伝えることとなり、体内時計の位相を遅らせます(夜型化の方向に動きます)。
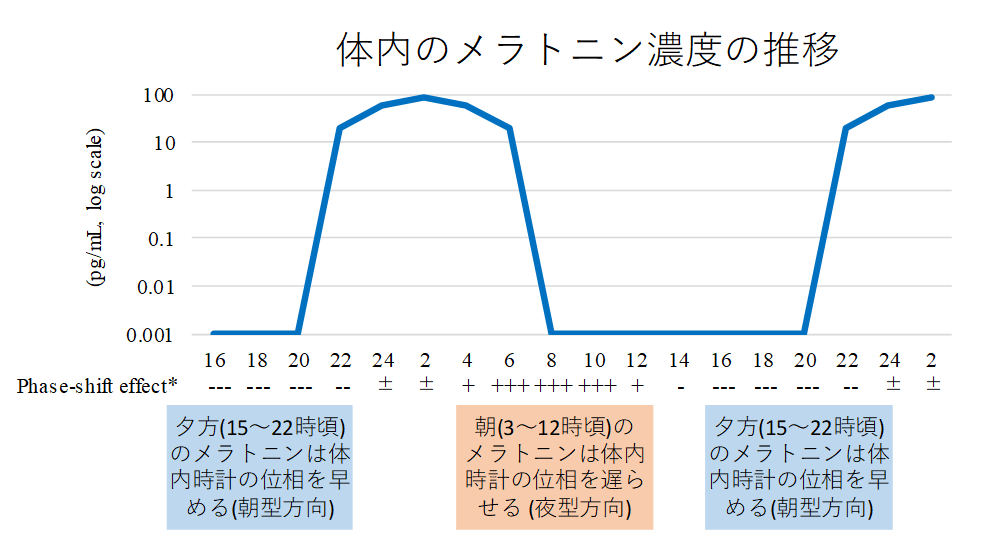
ラメルテオンは、体内時計を調整するメラトニン受容体(MT2)に対してメラトニンの16.9倍の作用をもたらすほか、ラメルテオンが体内で代謝されて生じるM-IIという物質もメラトニンの2/3程度の作用をもたらします(IC50)。問題は、体内で自然に分泌されるメラトニン自体は血液内に上記のとおり、どれだけ多くても夜間ピークで100pg/mL(0.1ng/mL)という程度でしか存在しないのに対し、ラメルテオンを1錠(8mg)投与すると、M-IIは54ng/mL(54000pg/mL)と、生理的なピーク濃度の少なくとも500倍程度以上の血中濃度を示します。さらにはM-IIは半減期(体から半分抜けていく時間)が2時間程度であるため、仮に就寝前の0時に服用した場合、12時間経過したあとも1/64が体内に残存していることになります(2^6=64)。これは、真昼の12時であってもメラトニンの夜間ピーク濃度の10倍程度以上の血中物質濃度、そして約6倍以上の受容体活性が残存することとなります。受容体活性(IC50)を反映したモデル図を以下に示します。
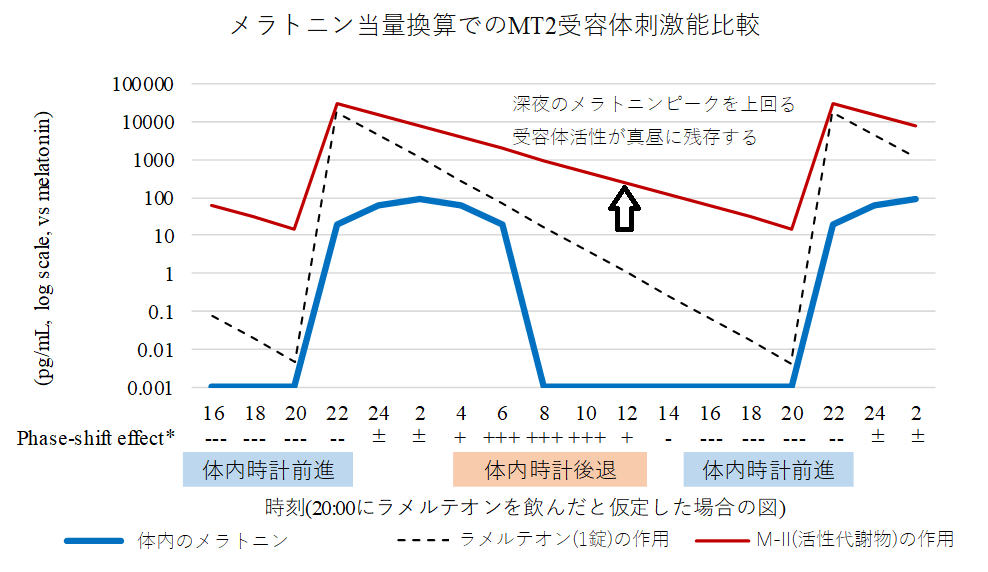
このように、夜にラメルテオンを1錠(8mg)飲んでしまうと、翌朝~昼の、逆に体内時計が遅れてしまう(夜型化する)時刻にまで成分が体内に高濃度に残存してしまうことで、体内時計を前進させる作用を打ち消してしまい、効果がなくなってしまう可能性があります。昼になっても「まだ夜である」と体に伝えることになりかねない状態です。一方で、適切に減量投与を行えば、翌朝への持ち越しを減少させられるため、体内時計を早め、DSWPDの症状改善につなげられるというメカニズムが考えられました。
DSWPD患者の不眠症状に対してラメルテオンを「就寝前」として処方してしまうと、それが何時になるか予測できず、時間がばらつくことは生体リズムを逆に不安定化させるおそれがあります。さらには、DSWPD患者は早朝に就寝することも稀ではないため、体内時計を最も後退させてしまう時間にラメルテオンを服用してしまうことも考えられます。このため、服用タイミングの指定は「就寝前」ではなく、体内時計を前進させることができる、夕方の具体的時刻を指定することが、DSWPDの治療において睡眠覚醒リズムを前進させる上で重要である可能性が考えられました。
注釈
本研究は臨床試験ではなく症例報告です。ランダム化や対照試験等は実施されておらず、この投与方法による真の効果や有意性は不明です。今後、ランダム化比較試験(RCT)等の実施が望まれます。また、日本におけるラメルテオンの承認された用法用量は、不眠症に対し「1回8mg就寝前」です。本報告での用法である「1回0.16~1.1mg程度を夕刻に」は厳密には適応外である可能性があります。現時点では、本発表は、適応外使用や、この投与方法を推奨するものではありません。
論文情報
https://jcsm.aasm.org/doi/10.5664/jcsm.10188 (DOI:10.5664/jcsm.10188 )
Shimura A, Kanno T, Inoue T. Ultra-low-dose early night ramelteon administration for the treatment of delayed sleep-wake phase disorder: case reports with a pharmacological review. J Clin Sleep Med. 2022 Aug 5. Epub ahead of print. PMID: 35929592.
- OMHさんの記事を読む
- |
- 閲覧 ()
![]()
- 2025年6月
- 2025年4月
- 2024年7月
- 2023年6月
- 2023年1月
- 2022年9月
- 2022年8月
- 2022年6月
- 2022年3月
- 2022年2月
- 2021年10月
- 2021年5月
- 2020年12月
- 2020年8月
- 2020年7月
- 2019年12月
- 2019年7月
- 2019年3月
- 2019年1月
- 2018年12月
- 2018年11月
- 2018年10月
- 2018年9月
- 2018年8月
- 2018年7月
- 2018年6月
- 2018年5月
- 2018年4月
- 2018年3月
- 2018年2月
- 2018年1月
- 2017年12月
- 2017年11月
- 2017年10月
- 2017年9月
- 2017年8月
- 2017年7月
- 2017年6月
- 2017年5月
- 2017年4月
- 2017年3月
- 2017年2月
- 2017年1月
- 2016年12月
- 2016年11月
- 2016年10月
- 2016年9月
- 2016年8月
- 2016年7月
- 2016年6月
- 2016年5月
- 2016年4月
- 2016年2月
- 2016年1月
- 2015年9月
- 2015年7月





